Дентигерическая киста - Dentigerous cyst
| Зубочелюстная киста | |
|---|---|
| Другие имена | Фолликулярная киста |
 | |
| Денигерная киста правой челюсти вокруг ретинированного зуба мудрости | |
| Специальность | Стоматология |
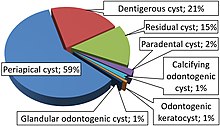
Дентигерическая киста , также известная как фолликулярная киста, представляет собой выстланную эпителием кисту развития, образованную скоплением жидкости между восстановленным эпителием эмали и коронкой непрорезавшегося зуба. Он образуется, когда есть изменение в восстановленном эпителии эмали и закрывает коронку непрорезавшегося зуба на цементно-эмалевом переходе . Жидкость скапливается между восстановленным эпителием эмали и коронкой непрорезавшегося зуба. Дентигерическая киста - вторая по распространенности форма доброкачественной одонтогенной кисты развития .
Дентигерическая киста является вторым по распространенности типом одонтогенных кист после корешковой кисты. 70 процентов случаев приходится на нижнюю челюсть. Дентигерическая киста обычно безболезненна. Пациент обычно беспокоится о задержке прорезывания зубов или отека лица. Дентигерическая киста может остаться незамеченной и может быть случайно обнаружена при обычном рентгенологическом исследовании.
Патогенез
Одонтогенез происходит за счет сложного взаимодействия между эпителием ротовой полости и окружающей мезенхимальной тканью. Аномальное взаимодействие тканей во время этого процесса может привести к развитию эктопических зубов. Внематочное прорезывание зубов может быть следствием патологического процесса, такого как опухоль или киста, или нарушения развития. Патогенез зубной кисты до сих пор остается спорным.
Скопление жидкости либо между восстановленным эпителием эмали и эмалью, либо между слоями эмалевого органа, по-видимому, является ключом к образованию зубных кист.
Зуб, который может прорезываться на поврежденном фолликуле, может затруднить венозный отток, вызывая быструю транссудацию сыворотки через стенки капилляров.
Мэйн предположил, что это может оказывать давление, вызывая скопление жидкости. Напротив, Тойлер предположил, что разрушение пролиферирующих клеток фолликула после замедленного прорезывания, вероятно, является источником зубной кисты. Продукты распада могут вызвать повышенное осмотическое давление, что приведет к образованию кисты.
Точный гистогенез зубных кист остается неизвестным, но большинство авторов отдают предпочтение их происхождению от зубного фолликула. В 1928 году Блох-Йоргенсен предположил, что вышележащий некротический молочный зуб является источником всех зубных кист. Возникающее в результате периапикальное воспаление может распространяться на фолликул непрорезавшегося постоянного преемника, в результате чего возникает воспалительный экссудат с образованием зубной кисты. Он сообщил о 22 случаях фолликулярных кист и заявил, что в каждом случае молочный зуб или его остатки находились в непосредственном контакте с полостью кисты и что соответствующий молочный зуб всегда был поражен.
Азаз и Штейер также предположили, что стойкое и продолжительное периапикальное воспаление вызывает хроническое раздражение фолликула наследников. Это может спровоцировать и ускорить формирование зубной кисты вокруг постоянных зубов. Они сообщили о пяти случаях зубных кист с поражением второго премоляра нижней челюсти у четырех детей в возрасте от 8 до 11 лет. Этих детей направили на удаление кариозных нежизнеспособных моляров с отеком окружающих мягких тканей. Окклюзионные рентгенограммы показали расширение кости со щек на пораженном участке. Молочные зубы не имели прямого контакта с подлежащей зубочелюстной кистой.
Было высказано предположение, что зубные кисты могут иметь экстрафолликулярное или внутрифолликулярное происхождение. Существуют три возможных механизма. Во-первых, вокруг коронок пораженных зубов могут образовываться зубные кисты внутрифолликулярного развития. Эти кисты могут вторично воспаляться и инфицироваться в результате периапикального воспаления, распространяющегося от нежизнеспособных лиственных предшественников. Бенн и Алтини (1996) заявили, что такая возможность маловероятна, поскольку все зарегистрированные случаи не были связаны с поражением зубов.
Во-вторых, корешковые кисты развиваются на верхушках нежизнеспособных молочных зубов. Эти корешковые кисты могут сливаться с фолликулами непрорезавшихся потомков, вызывая прорезывание потомков в полость кисты. Это может привести к образованию экстрафолликулярной зубной кисты. Сдвиг считал это исключительно редким явлением, потому что корешковая киста нечасто встречается в молочных зубах.
Третья возможность заключается в том, что периапикальное воспаление может иметь любой источник, но обычно от неживого молочного зуба, распространяющегося с вовлечением фолликулов не прорезавшихся постоянных преемников. Воспалительный экссудат вызывает отделение восстановленного эпителия эмали от эмали с образованием кисты.
Клинические признаки
Зубная киста обычно поражает один зуб и редко поражает несколько зубов. Чаще всего поражается третий моляр нижней челюсти, за которым следует клык верхней челюсти, но они могут быть связаны с дополнительным или эктопическим зубом. Может быть задействован любой постоянный зуб. Regezi и Sciubba заявили, что ретинированные зубы чаще всего наблюдались на третьем моляре и клыках верхней челюсти, и, следовательно, зубные кисты чаще всего возникают на этих зубах. Пораженные зубы могут смещаться в эктопическое положение. В верхней челюсти эти зубы часто смещаются в верхнечелюстную пазуху. При поражении гайморовой пазухи могут возникать классические симптомы заболевания носовых пазух, такие как головная боль, лицевая боль, гнойные выделения из носа или носослезная непроходимость.
Согласно исследованию, 45,7% зубных кист связаны с третьим моляром нижней челюсти. С другой стороны, только 2,7% зубных кист были поражены премоляром верхней челюсти. Муршед заявил, что частота зубных кист составляет 1,44 на каждые 100 непрорезавшихся зубов, поэтому зубные кисты, поражающие премоляры, встречаются редко.
Дентигерические кисты чаще всего возникают на 2-м и 3-м десятилетиях жизни. Сообщается, что самцы более распространены, чем самки, при соотношении 1,8: 1. Эти кисты также можно найти у маленьких детей и подростков. Возраст появления этих кист варьируется от 3 до 57 лет, в среднем 22,5 года.
Эти кисты обычно представляют собой единичные поражения. Двусторонние и множественные зубные кисты очень редки, хотя о них сообщалось. Двусторонние или множественные зубные кисты обычно связаны с синдромом Марото -Лами и кледокраниальной дисплазией . Базально - клеточного невуса синдром и синдром Гарднера также сообщается ассоциироваться с несколькими dentigerous кист. При отсутствии этих синдромов появление множественных зубных кист встречается редко. Иногда предполагается, что множественные зубные кисты вызваны назначенными лекарствами. Сообщается, что комбинированный эффект циклоспорина и блокатора кальциевых каналов вызывает двустороннюю зубную кисту.
Дентигерическая киста потенциально может стать агрессивным поражением. Возможными последствиями постоянного увеличения зубной кисты являются расширение альвеолярной кости, смещение зубов, резорбция корня зубов, расширение щечной и язычной коры и даже боль.
Возможные осложнения - развитие амелобластомы , эпидермоидной или мукоэпидермоидной карциномы .
Расследования
Раннее обнаружение и удаление кист имеют важное значение для снижения заболеваемости, поскольку зубная киста может достигать значительных размеров без каких-либо симптомов. Пациенты с непрорезавшимися зубами должны быть тщательно обследованы с помощью рентгенологических исследований, чтобы проверить наличие зубных кист. Для этого могут быть показаны панорамные рентгенограммы. КТ становится необходимой при обширном поражении.
Патологический анализ поражения важен для окончательного диагноза, даже если рентгенограммы предоставляют ценную информацию.
Гистопатологические особенности
Гистопатологические особенности зубной кисты зависят от природы кисты, воспалена она или нет.
- Невоспаленная зубная киста
Образец будет иметь рыхлую волокнистую стенку соединительной ткани, которая содержит значительное количество основного вещества гликозаминогликана. Небольшие островки или тяжи неактивно выглядящих одонтогенных эпителиальных остатков обычно разбросаны внутри соединительной ткани и чаще всего расположены рядом с эпителиальной выстилкой. Иногда эти остатки могут появляться в большом количестве в стенке фиброзной соединительной ткани, что может быть ошибочно интерпретировано как амелобластома некоторыми патологами, незнакомыми с поражениями полости рта. Эпителиальная выстилка состоит из двух-четырех слоев уплощенных некератинизированных клеток с плоским эпителием и соединительной тканью.
- Воспаленная зубная киста
Воспаленная зубная киста возникает довольно часто. Гистологическое исследование выявляет более коллагенизированную стенку волокнистой соединительной ткани с различной инфильтрацией хронических воспалительных клеток. Могут присутствовать щели холестерина и связанные с ними многоядерные гигантские клетки, которые обычно связаны со стенкой соединительной ткани. Киста выстлана в основном или полностью некератинизирующимся плоским эпителием, который демонстрирует различную степень гиперплазии с развитием анастомозирующих перегородок и более определенных плоскоклеточных образований. Дентигерические кисты с такими признаками могут быть гистологически неотличимы от корешковых кист. Иногда присутствует ороговевшая поверхность, которую следует отличать от тех, которые наблюдаются при одонтогенном кератоцисте (OKC). В эпителиальной выстилке зубных кист могут быть обнаружены очаги слизистых клеток или, в редких случаях, ресничных столбчатых клеток. Кроме того, в стенке фиброзной соединительной ткани нечасто могут быть небольшие гнезда сальных клеток. Постулируется, что эти слизистые, ресничные и сальные элементы представляют мультипотентность одонтогенной эпителиальной выстилки зубной кисты.
При макроскопическом исследовании фиброзной стенки зубной кисты на просветной поверхности можно увидеть одну или несколько областей узелкового утолщения. Тщательное обследование этих участков под микроскопом обязательно, чтобы исключить наличие ранних опухолевых изменений.
Поскольку зубной фолликул, окружающий коронку непрорезавшегося зуба, обычно выстлан тонким слоем редуцированного эмалевого эпителия, это может затруднить различение маленькой зубной кисты от нормального или увеличенного зубного фолликула только на основании микроскопических особенностей.
Особенности визуализации
Поскольку эпителиальная выстилка происходит из восстановленного эпителия эмали, при рентгенологическом исследовании зубная киста выглядит как однокамерная рентгенопрозрачная область, которая связана только с коронкой непрорезавшегося зуба и прикрепляется к зубу в месте соединения цементно-эмали. Кисты зубочелюстной системы также могут включать одонтомы, которые по своей природе также имеют «зубные коронки». Рентгенопрозрачность, как правило, хорошо выражена и кортикальна. Рентгенопрозрачность часто имеет склеротическую границу, указывающую на костную реакцию, но вторично инфицированная киста может иметь нечеткие границы. Однако большая зубная киста может создавать впечатление многоячечного отростка из-за сохранения костных трабекул в пределах рентгенопрозрачности.
Отношение кисты к коронке представляет несколько рентгенологических вариаций, которые объясняются следующим образом:
- Центральный вариант
Это наиболее распространенный вариант, когда киста окружает коронку зуба, а коронка выступает в кисту.
- Боковой вариант
Этот вариант обычно связан с частично прорезавшимся мезиоугольным ретинированным третьим моляром нижней челюсти. Киста развивается латерально по поверхности корня и частично окружает коронку.
- Окружной вариант
Киста окружает коронку и простирается на некоторое расстояние вдоль поверхности корня, так что кажется, что значительная часть корня находится внутри кисты, как если бы зуб прорезался через центр кисты.
Рентгенологическое различие между увеличенным зубным фолликулом и небольшой зубной кистой может быть трудным и довольно условным. Как правило, любая перикорональная радиопрозрачность, диаметр которой превышает 3-4 мм, считается признаком образования кисты.
Некоторые зубные кисты могут привести к значительному смещению пораженного зуба. Нечасто третий коренной зуб может быть смещен к нижней границе нижней челюсти или в восходящей ветви. С другой стороны, передние зубы верхней челюсти могут смещаться в дно носовой полости, а другие зубы верхней челюсти могут смещаться через гайморовую пазуху к дну глазницы. Кроме того, кисты большего размера могут привести к резорбции соседних непрорезавшихся зубов. Некоторые зубные кисты также могут увеличиваться до значительных размеров и вызывать расширение костной ткани, которое обычно безболезненно, если только не инфицировано вторично. Тем не менее, при любой особенно большой зубопрозрачности следует клинически подозревать более агрессивное одонтогенное поражение, такое как одонтогенная кератоциста или амелобластома. По этой причине для подтверждения диагноза требуется биопсия при всех значительных перикорональных просветах.
Роль КТ (компьютерной томографии) в оценке кистозных поражений хорошо документирована. КТ помогает исключить солидные и фиброзно-костные поражения, отображает детали костей и предоставляет точную информацию о размере, происхождении, содержимом и взаимосвязи поражений.
На КТ зубная киста нижней челюсти выглядит как четко очерченная одноглазная область остеолиза, которая включает коронку зуба. Может наблюдаться смещение соседних зубов, и они могут быть частично разрушены. Дентигерические кисты верхней челюсти часто распространяются в антральный отдел, смещая и реконструируя стенку костной пазухи. На КТ могут быть отмечены большие кисты, которые могут выступать в носовую полость или подвисочную ямку и поднимать дно орбиты. В нижней челюсти отмечается расширение и истончение кортикального слоя на букке или языке.
При МРТ содержимое кисты показывает интенсивность сигнала от низкой до средней на изображениях, взвешенных по T1, и высокую интенсивность сигнала на изображениях, взвешенных по T2. Сам зуб - это зона отсутствия сигнала. Выстилка кисты тонкая, нормальной толщины и может немного усилиться после введения контрастного вещества.
Лечение и прогноз
Лучшим методом лечения зубной кисты является энуклеация с удалением ретинированных зубов. Если прорезывание непрорезавшегося зуба считается возможным, зуб можно оставить на месте после частичного удаления стенки кисты. Для облегчения прорезывания впоследствии может потребоваться ортодонтическое лечение. Точно так же, если произошло смещение связанного зуба кистой и удаление может оказаться затруднительным, может быть выполнено ортодонтическое перемещение зуба в более выгодное место для удаления. Марсупиализация также может использоваться для лечения больших зубных кист. Это позволяет произвести декомпрессию кисты, что приведет к уменьшению размера костного дефекта. Позже киста может быть удалена с помощью менее обширной хирургической процедуры.
Прогноз при зубной кисте отличный, рецидивы редки. Это связано с истощенной природой редуцированного эпителия эмали, который дифференцировался и сформировал эмаль коронки зуба, прежде чем превратиться в кисту. Тем не менее необходимо учитывать несколько потенциальных осложнений. Возможность того, что слизистая оболочка зубной кисты может подвергнуться неопластической трансформации в амелобластому, хорошо документирована. Муршед показал, что 33% амелобластом возникли из эпителиальной выстилки зубной кисты. Хотя это, несомненно, может произойти, частота такой неопластической трансформации невысока. Кроме того, плоскоклеточный рак редко может возникать в слизистой оболочке зубной кисты. Трансформация нормальной эпителиальной выстилки кисты в SCC происходит из-за хронического воспаления. Вполне вероятно, что некоторые внутрикостные мукоэпидермоидные карциномы развиваются из слизистых клеток выстилки зубной кисты. Злокачественное новообразование в стенке кисты обычно неожиданно во время обращения, и диагноз обычно ставится после энуклеации. Неровные или неровные края с углублениями и нечеткими границами считаются признаком возможных злокачественных изменений. Из-за возможности возникновения одонтогенной кератоцисты или развития амелобластомы или, реже, мукоэпидермоидной карциномы, все такие поражения после иссечения должны быть отправлены на гистопатологическую оценку.
Дифференциальная диагностика
Дифференциальные диагнозы зубочелюстных кист следующие:
Это одонтогенная киста, являющаяся следствием периапикальной гранулемы в кариозном зубе.
- Одонтогенная кератоциста (OKC)
Он часто бывает многоячечным и чаще всего располагается в теле или ветви нижней челюсти.
Гистологически эпителий однородный по своей природе, обычно имеет толщину от четырех до восьми клеток. Базилярный слой состоит из палисадного ряда ячеек кубической или столбчатой формы, которые могут демонстрировать гиперхроматизм. Характерно, что на поверхности эпителия образуется гофрированный или волнистый слой паракератина, а в просвете кисты может присутствовать слущенный кератин.
Одонтогенные кератоцисты не приводят к такой же степени разрастания кости, как зубные кисты, и резорбция зубов с меньшей вероятностью будет наблюдаться в связи с одонтогенными кератоцистами. Кроме того, зубные кисты с большей вероятностью будут иметь гладкую периферию, а одонтогенные кератоцисты с большей вероятностью будут иметь зубчатую периферию.
- Уникистозная амелобластома
Это наиболее распространенная рентгенопрозрачная доброкачественная одонтогенная опухоль, которая может быть однокамерной или многоточечной. Это может привести к расширению и разрушению верхней и нижней челюсти. Невозможно отличить монкистозные амелобластомы от зубных кист с помощью клинических и рентгенологических исследований.
Гистопатологическое исследование показало, что базилярные клетки уникистозной амелобластомы становятся столбчатыми и демонстрируют выраженный ядерный гиперхроматизм. Поляризация ядер может происходить далеко от базальной мембраны (обратная поляризация). Кроме того, поверхностные слои эпителия могут стать рыхлыми и напоминать звездчатую сетку эмалевого органа.
Это редкая одонтогенная опухоль, рентгенопрозрачная, с четко определенной границей и связанными с ней кальцифицированными рентгеноконтрастными очагами.
Аденоматоидная одонтогенная опухоль также имеет сходные черты с зубной кистой; однако дифференцировка заключается в наличии внутрикистозных рентгеноконтрастных структур. У более молодых пациентов периапикальные просветы, связанные с временными зубами, могут имитировать перикорональные просветы последующих постоянных зубов и могут привести к ложному впечатлению зубной кисты. Окончательный диагноз не может быть поставлен только на основании рентгенограмм. Диагноз может быть подтвержден только при гистопатологическом исследовании.
Это литическое поражение, которое часто сопровождается аморфной кальцификацией.
- Одонтогенная фибромиксома
Обычно он имеет несколько рентгенопрозрачных областей разного размера и костные перегородки, но также описаны одноглазничные поражения.
Это литическое поражение, которое чаще всего проявляется при аморфной кальцификации.
Смотрите также
- Тератома , тип опухоли, при которой ткань зуба иногда разрастается в эктопических местах.
Ссылки
внешние ссылки
| Классификация |
|---|

