Синдром Марфана - Marfan syndrome
| Синдром Марфана | |
|---|---|
| Другие имена | Синдром Марфана |
 | |
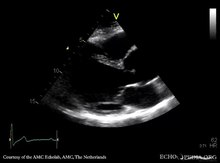
| Ectopia lentis при синдроме Марфана: видны зональные волокна. | |
| Специальность | Медицинская генетика |
| Симптомы | Высокое, худощавое телосложение; длинные руки, ноги и пальцы; гибкие пальцы рук и ног |
| Осложнения | Сколиоз , пролапс митрального клапана , аневризма аорты |
| Продолжительность | Длительный срок |
| Причины | Генетический ( аутосомно-доминантный ) |
| Диагностический метод | Гентские критерии |
| Дифференциальная диагностика | Loeys-Dietz синдром , синдром Элерса-Данлоса |
| Медикамент | Бета-блокаторы , блокаторы кальциевых каналов , ингибиторы АПФ |
| Прогноз | Часто нормальная продолжительность жизни |
| Частота | 1 из 5 000–10 000 |
Синдром Марфана ( MFS ) - это генетическое заболевание , поражающее соединительную ткань . Люди с этим заболеванием, как правило, высокие и худые, с длинными руками, ногами, пальцами рук и ног . У них также обычно чрезмерно гибкие суставы и сколиоз . Наиболее серьезные осложнения связаны с сердцем и аортой с повышенным риском пролапса митрального клапана и аневризмы аорты . Также часто поражаются легкие, глаза, кости и покров спинного мозга . Выраженность симптомов MFS варьируется.
MFS вызывается мутацией в FBN1 , одном из генов, вырабатывающих фибриллин , что приводит к аномальной соединительной ткани. Это аутосомно-доминантное заболевание. Примерно в 75% случаев состояние наследуется от родителя с этим заболеванием, а в 25% случаев это новая мутация. Диагноз часто основывается на критериях Гента .
Лекарства от MFS не существует. Многие из тех, кто страдает этим заболеванием, при правильном лечении имеют нормальную продолжительность жизни. Лечение часто включает использование бета-блокаторов, таких как пропранолол или атенолол, или, если они не переносятся, блокаторов кальциевых каналов или ингибиторов АПФ . Для восстановления аорты или замены сердечного клапана может потребоваться операция . Людям с этим заболеванием рекомендуется избегать физических упражнений.
Приблизительно от 1 из 5000 до 1 из 10000 человек страдают MFS. Показатели состояния схожи в разных регионах мира. Он назван в честь французского педиатра Антуана Марфана , который впервые описал его в 1896 году.
Признаки и симптомы

Более 30 признаков и симптомов в той или иной степени связаны с синдромом Марфана. Наиболее заметные из них влияют на скелетную, сердечно-сосудистую и глазную системы, но могут быть затронуты все волокнистые соединительные ткани по всему телу.
Система скелета
Большинство легко видимых признаков связаны с костной системой . Многие люди с синдромом Марфана вырастают выше среднего, а некоторые имеют непропорционально длинные тонкие конечности с тонкими слабыми запястьями и длинными пальцами рук и ног .
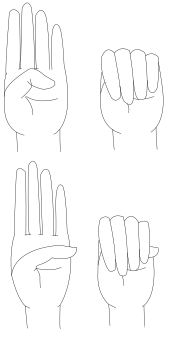
Знак Штейнберга, также известный как знак большого пальца, является одним из клинических тестов на болезнь Марфана на руках. Это клиническое испытание, при котором кончик большого пальца виден медиальнее мизинца, когда он зажат в сжатой руке. [ [1] ]
Помимо влияния на рост и пропорции конечностей, у людей с синдромом Марфана может быть аномальное боковое искривление позвоночника (сколиоз), грудной лордоз , аномальное вдавливание ( pectus excatum ) или выпячивание (pectus carinatum) грудины , аномальная гибкость суставов , высокое дугообразное изгибание. небо с скученными зубами и неправильным прикусом, плоскостопие , молоткообразные пальцы ног , сутулые плечи и необъяснимые растяжки на коже. Это также может вызвать боль в суставах, костях и мышцах. У некоторых людей с Марфаном возникают речевые расстройства, возникающие из-за симптомов высокого неба и маленьких челюстей. Может возникнуть ранний остеоартрит . Другие признаки включают ограниченный диапазон движений в бедрах из-за того, что головка бедра выступает в аномально глубокие тазобедренные суставы .
Глаза

При синдроме Марфана здоровье глаза может быть затронуто многими способами, но основным изменением является частичное смещение хрусталика , когда хрусталик смещается из своего нормального положения. Это происходит из-за слабости цилиарных зонул , волокон соединительной ткани, которые удерживают хрусталик внутри глаза. Мутации, ответственные за синдром Марфана, ослабляют зонулы и заставляют их растягиваться. Чаще всего растягиваются нижние зоны, в результате чего хрусталик смещается вверх и наружу, но может смещаться и в других направлениях. Близорукость (миопия) и нечеткое зрение являются обычными явлениями из-за дефектов соединительной ткани глаза. Также может возникнуть дальнозоркость, особенно если хрусталик сильно подвывих. Подвывих (частичный вывих) хрусталика может быть обнаружен клинически примерно у 60% людей с синдромом Марфана с помощью биомикроскопа с щелевой лампой . Если подвывих хрусталика незначительный, то можно использовать визуализацию с помощью ультразвуковой биомикроскопии высокого разрешения.
Другие признаки и симптомы, влияющие на глаз, включают увеличение длины по оси глазного яблока, миопию, плоскостность роговицы, косоглазие , экзотропию и эзотропию . Люди с MFS также подвержены высокому риску ранней глаукомы и ранней катаракты .
Сердечно-сосудистая система
Наиболее серьезные признаки и симптомы, связанные с синдромом Марфана, связаны с сердечно-сосудистой системой : чрезмерная усталость , одышка , учащенное сердцебиение , учащенное сердцебиение или боль в груди, отдающая в спину, плечо или руку. Холодные руки, кисти и стопы также могут быть связаны с MFS из-за недостаточного кровообращения. Сердце ропот , ненормальное чтение на ЭКГ или симптомы стенокардии могут указывать дальнейшее расследование. Признаки регургитации из-за пролапса митрального или аортального клапанов (которые контролируют поток крови через сердце) являются результатом кистозной медиальной дегенерации клапанов, которая обычно связана с MFS (см. Пролапс митрального клапана , аортальная регургитация ). Однако основным признаком, который заставит врача рассмотреть основное заболевание, является расширенная аорта или аневризма аорты . Иногда проблемы с сердцем не проявляются до тех пор, пока ослабление соединительной ткани (кистозная медиальная дегенерация) в восходящей аорте не вызовет аневризму аорты или расслоение аорты , что является неотложным хирургическим вмешательством. Расслоение аорты чаще всего заканчивается смертельным исходом и проявляется болью, отдающей вниз по спине, с ощущением разрываемости.
Поскольку лежащие в основе аномалии соединительной ткани вызывают MFS, частота расхождения протеза митрального клапана увеличивается. Следует проявлять осторожность, пытаясь восстановить поврежденные сердечные клапаны, а не заменять их.
Легкие
Люди с синдромом Марфана могут иметь различные проблемы с легкими. Одно исследование показало, что только 37% исследуемой выборки пациентов (средний возраст 32 ± 14 лет; M 45%) имели нормальную функцию легких. Спонтанный пневмоторакс - обычное явление. При спонтанном одностороннем пневмотораксе воздух выходит из легкого и занимает плевральное пространство между грудной стенкой и легким. Легкое частично сжимается или разрушается. Это может вызвать боль, одышку, цианоз и, если не лечить, смерть. Другие возможные легочные проявления MFS включают апноэ во сне и идиопатическую обструктивную болезнь легких. Описаны патологические изменения в легких, такие как кистозные изменения, эмфизема , пневмония , бронхоэктазы , буллы , апикальный фиброз и врожденные пороки, такие как гипоплазия средней доли.
Нервная система
Дуральная эктазия , ослабление соединительной ткани дурального мешка, покрывающего спинной мозг , может привести к снижению качества жизни . Он может присутствовать в течение длительного времени, не вызывая каких-либо заметных симптомов. Симптомы, которые могут возникнуть, включают боль в пояснице, боль в ногах, боль в животе, другие неврологические симптомы в нижних конечностях или головные боли - симптомы, которые обычно уменьшаются в положении лежа. Однако на рентгеновских снимках эктазия твердой мозговой оболочки не всегда видна на ранних стадиях. При ухудшении симптомов может потребоваться МРТ нижнего отдела позвоночника. Дуральная эктазия, которая прогрессировала до этой стадии, будет проявляться на МРТ как расширенный мешок, стирающийся в поясничных позвонках . Другие проблемы с позвоночником, связанные с MFS, включают остеохондроз , кисты позвоночника и дисфункцию вегетативной нервной системы .
Генетика

Каждый родитель с этим заболеванием имеет 50% -ный риск передачи генетического дефекта любому ребенку из-за его аутосомно-доминантного характера. У большинства людей с MFS есть другой пострадавший член семьи. Около 75% случаев передаются по наследству. С другой стороны, около 15–30% всех случаев вызваны генетическими мутациями de novo ; такие спонтанные мутации происходят примерно у одного из 20 000 новорожденных. Синдром Марфана также является примером доминантно-отрицательной мутации и гаплонедостаточности . Это связано с переменной выразительностью ; неполная пенетрантность окончательно не задокументирована.
Патогенез
Синдром Марфана вызван мутациями в гене FBN1 на хромосоме 15 , который кодирует фибриллин 1 , гликопротеиновый компонент внеклеточного матрикса. Фибриллин-1 необходим для правильного формирования внеклеточного матрикса, включая биогенез и поддержание эластичных волокон. Внеклеточный матрикс важен как для структурной целостности соединительной ткани, так и в качестве резервуара для факторов роста. Эластичные волокна встречаются по всему телу, но особенно много их в аорте, связках и цилиарных поясах глаза; следовательно, эти области относятся к числу наиболее пострадавших. Это также может быть вызвано рядом внутривенных обработок кристаллами у лиц, подверженных этому заболеванию.
Была создана трансгенная мышь, несущая единственную копию мутантного фибриллина-1, мутации, подобной той, которая обнаружена в гене человека, который, как известно, вызывает MFS. Эта линия мышей повторяет многие особенности болезни человека и обещает дать представление о патогенезе болезни. Снижение уровня нормального фибриллина 1 вызывает у мышей болезнь Марфана.
Трансформирующий фактор роста бета ( TGF-β ) играет важную роль в MFS. Фибриллин-1 напрямую связывает латентную форму TGF-β, удерживая ее изолированной и неспособной проявлять свою биологическую активность. Самая простая модель предполагает, что пониженные уровни фибриллина-1 позволяют уровням TGF-β повышаться из-за неадекватной секвестрации. Хотя то, как повышенные уровни TGF-β ответственны за специфическую патологию, наблюдаемую при заболевании, не доказано, известно, что имеет место воспалительная реакция, высвобождающая протеазы, которые медленно разрушают эластичные волокна и другие компоненты внеклеточного матрикса. Важность пути TGF-β была подтверждена открытием аналогичного синдрома Лойса-Дитца с участием гена TGFβR2 на хромосоме 3 , рецепторного белка TGF-β. Синдром Марфана часто путают с синдромом Лойса-Дитца из-за значительного клинического совпадения этих двух патологий.
Марфаноидно-прогероидно-липодистрофический синдром
Марфаноидно-прогероидно-липодистрофический синдром (MPL), также называемый липодистрофическим синдромом Марфана (MFLS), представляет собой вариант MFS, при котором симптомы Марфана сопровождаются особенностями, обычно связанными с неонатальным прогероидным синдромом (также называемым синдромом Видемана-Раутенштрауха) при котором уровень белой жировой ткани снижен. С 2010 года накапливаются доказательства того, что MPL вызывается мутациями около 3'-конца гена FBN1 . Было показано, что у этих людей также наблюдается дефицит аспрозина , глюко-регуляторного белкового гормона, который является продуктом C-концевого расщепления профибриллина. Уровни аспрозина, наблюдаемые у этих людей, были ниже, чем ожидалось для гетерозиготного генотипа, что соответствовало доминирующему отрицательному эффекту.
Диагностика
Диагностические критерии MFS были согласованы на международном уровне в 1996 году. Однако синдром Марфана часто трудно диагностировать у детей, поскольку они обычно не проявляют симптомов до достижения полового созревания. Диагноз основывается на семейном анамнезе и комбинации основных и второстепенных показателей расстройства, редко встречающихся в общей популяции, которые встречаются у одного человека, например: четыре скелетных признака с одним или несколькими признаками в другой системе организма, такой как глазная и сердечно-сосудистые у одного человека. Следующие состояния могут быть результатом MFS, но могут также возникать у людей без каких-либо известных основных заболеваний.
- Аневризма или расширение аорты
- Арахнодактилия
- ГЭРБ
- Двустворчатый аортальный клапан
- Кисты
- Кистозный медиальный некроз
- Дегенеративная болезнь диска
- Искривленная перегородка
- Дуральная эктазия
- Ранняя катаракта
- Ранняя глаукома
- Ранний остеоартроз
- Эктопия лентис
- Эмфизема
- Ирис колобома
- Выше среднего роста
- Учащенное сердцебиение
- Грыжи
- Небо с высокой аркой
- Гипермобильность суставов
- Кифоз (сгорбившись)
- Негерметичный сердечный клапан
- Неправильный прикус
- Микрогнатия (малая нижняя челюсть)
- Пролапс митрального клапана
- Близорукость (близорукость)
- Обструктивная болезнь легких
- Остеопения (низкая плотность костной ткани)
- Pectus carinatum или экскаватум
- Pes planus ( плоскостопие )
- Пневмоторакс (коллапс легкого)
- Отслойка сетчатки
- Сколиоз
- Апноэ во сне
- Растяжки не от беременности или ожирения
- Зубы скучены
- «Узкое, худое лицо»
- Дисфункция височно-нижнечелюстного сустава (ВНЧС)
Пересмотренная гентская нозология
В 2010 году нозология Гента была пересмотрена, и новые диагностические критерии заменили предыдущее соглашение, заключенное в 1996 году. Семь новых критериев могут привести к постановке диагноза:
При отсутствии семейного анамнеза MFS:
- Z-показатель корня аорты ≥ 2 И эктопия lentis
- Z-показатель корня аорты ≥ 2 И мутация FBN1
- Z-оценка корня аорты ≥ 2 И системная оценка *> 7 баллов
- Ectopia lentis И мутация FBN1 с известной патологией аорты
При наличии семейного анамнеза MFS (как определено выше):
- Эктопия лентис
- Системный балл * ≥ 7
- Z-показатель корня аорты ≥ 2
- Очки за системный балл:
- Знак запястья И большого пальца = 3 (знак запястья ИЛИ большого пальца = 1)
- Деформация Pectus carinatum = 2 (асимметрия грудной клетки или грудной клетки = 1)
- Деформация заднего отдела стопы = 2 (плоская стопа = 1)
- Эктазия твердой мозговой оболочки = 2
- Протрузия вертлужной впадины = 2
- пневмоторакс = 2
- Уменьшение соотношения верхнего и нижнего сегментов И увеличение руки / роста И отсутствие тяжелого сколиоза = 1
- Сколиоз или грудопоясничный кифоз = 1
- Уменьшенное разгибание локтей = 1
- Черты лица (3/5) = 1 ( долихоцефалия , энофтальм , опускание глазных щелей , гипоплазия скуловой кости , ретрогнатия )
- Бороздки кожи ( растяжки ) = 1
- Близорукость > 3 диоптрии = 1
- Пролапс митрального клапана = 1
Знак большого пальца (знак Стейнберга) вызывается просьбой человека согнуть большой палец как можно дальше, а затем сомкнуть пальцы над ним. Положительный признак большого пальца - это когда вся дистальная фаланга видна за локтевым краем кисти, что вызвано сочетанием гипермобильности большого пальца, а также большого пальца, который длиннее обычного.
Знак запястья (знак Уокера-Мердока) вызывается, когда человека просят обхватить большим пальцем и пальцами одной руки другое запястье. Положительным признаком запястья является перекрытие мизинца и большого пальца из-за сочетания тонких запястий и длинных пальцев.
Дифференциальная диагностика
Многие другие расстройства могут вызывать те же характеристики тела, что и синдром Марфана. Генетическое тестирование и оценка других признаков и симптомов могут помочь их дифференцировать. Ниже приведены некоторые расстройства, которые могут проявляться как «марфаноид»:
- Врожденная контрактурная арахнодактилия , также известная как синдром Билса-Хехта
- Синдром Элерса-Данлоса
- Гомоцистинурия
- Синдром Лойса-Дитца
- МАСС-фенотип
- Множественная эндокринная неоплазия 2В типа
- Синдром Шпринцена – Гольдберга
- Синдром Стиклера
Управление
От синдрома Марфана нет лекарства, но продолжительность жизни значительно увеличилась за последние несколько десятилетий и сейчас сопоставима со среднестатистическим человеком.
Рекомендуется регулярно проверять состояние сердечных клапанов и аорты . Синдром Марфана лечится путем решения каждой проблемы по мере ее возникновения и, в частности, с помощью профилактических лекарств даже для маленьких детей, чтобы замедлить прогрессирование расширения аорты. Цель этой стратегии лечения - замедлить развитие дилатации аорты и предотвратить любое повреждение сердечных клапанов за счет устранения аритмий сердца , минимизации частоты сердечных сокращений и снижения кровяного давления человека .
Физическая активность
Американская кардиологическая ассоциация была принята следующими рекомендации для людей с синдромом Марфан с отсутствием или слабой аортальной дилатацией:
- Вероятно допустимые занятия: боулинг, гольф, катание на коньках (но не хоккей с шайбой), снорклинг, быстрая ходьба, беговая дорожка, велотренажер, скромный пеший туризм и парный теннис.
- Промежуточный риск: баскетбол (как на корте, так и на полу), ракетбол, сквош, бег (спринт и бег трусцой), катание на лыжах (скоростной спуск и бег по пересеченной местности), футбол, теннис в одиночном разряде, сенсорный футбол (флаг), бейсбол, софтбол, езда на велосипеде , плавание на коленях, езда на мотоцикле и верховая езда.
- Высокий риск: бодибилдинг, тяжелая атлетика (несвободные и свободные веса), хоккей, скалолазание, виндсерфинг, серфинг и подводное плавание с аквалангом.
Медикамент
Лечение часто включает использование бета-блокаторов, таких как пропранолол, или, если они не переносятся, блокаторов кальциевых каналов или ингибиторов АПФ . Бета-блокаторы используются для уменьшения нагрузки на аорту и уменьшения ее расширения.
Операция
Если расширение аорты прогрессирует до аневризмы значительного диаметра , вызывает расслоение или разрыв либо приводит к отказу аортального или другого клапана, тогда операция (возможно, составной трансплантат аортального клапана или замена корня аорты с сохранением клапана ) становится необходимо. Хотя операция по пересадке аорты (или любая операция на сосудах) является серьезным мероприятием, она обычно бывает успешной, если проводится по выбору. Хирургия при остром расслоении или разрыве аорты значительно более проблематична. Плановая операция на аортальном клапане / трансплантате обычно рассматривается, когда диаметр корня аорты достигает 50 миллиметров (2,0 дюйма), но каждый случай требует особой оценки квалифицированного кардиолога. Все большее распространение получают новые хирургические методы с сохранением клапана. По мере того как люди с синдромом Марфана живут дольше, все большее распространение получают другие способы восстановления сосудов, например, восстановление аневризм нисходящей грудной аорты и аневризм сосудов, отличных от аорты.
Скелетные и глазные проявления синдрома Марфана также могут быть серьезными, но не опасными для жизни. Эти симптомы обычно лечатся в соответствии с состоянием, например, с помощью обезболивающих или миорелаксантов . Поскольку синдром Марфана может вызывать бессимптомные аномалии позвоночника, любая операция на позвоночнике, предполагаемая на человеке Марфане, должна проводиться только после детальной визуализации и тщательного хирургического планирования, независимо от показаний к операции. Глазные осложнения MFS часто можно лечить хирургическим путем. Ectopia lentis можно лечить, поскольку искусственные линзы могут быть имплантированы хирургическим путем. Кроме того, хирургическое вмешательство может помочь в лечении глаукомы и катаракты .
Лечение спонтанного пневмоторакса зависит от объема воздуха в плевральной полости и естественного прогрессирования состояния человека. Небольшой пневмоторакс может разрешиться без активного лечения в течение одной-двух недель. Рецидивирующий пневмоторакс может потребовать хирургического вмешательства на груди. Пневмоторакс среднего размера может потребовать дренирования грудной клетки в течение нескольких дней в больнице. Большие пневмотораксы могут потребовать неотложной медицинской помощи, требующей экстренной декомпрессии.
В качестве альтернативного подхода также используются специальные опоры для корня аорты. По состоянию на 2020 год эта процедура использовалась более чем у 300 человек, первый случай произошел в 2004 году.
Беременность
Во время беременности, даже при отсутствии предубежденных сердечно-сосудистых аномалий, женщины с синдромом Марфана подвергаются значительному риску расслоения аорты, которое часто приводит к летальному исходу даже при быстром лечении. Таким образом, женщины с синдромом Марфана должны пройти тщательное обследование до зачатия, а эхокардиография должна выполняться каждые 6-10 недель во время беременности для оценки диаметра корня аорты. Для большинства женщин возможны безопасные вагинальные роды.
У женщин с синдромом Марфана можно провести пренатальное тестирование, чтобы определить, унаследовано ли заболевание у их ребенка. На 10–12 неделе беременности для постановки диагноза можно провести исследование участка плацентарной ткани с помощью теста, называемого забором ворсин хориона. Другой пренатальный тест может быть проведен на сроке от 16 до 18 недель, который называется амниоцентез .
Синдром Марфана выражен преобладающе. Это означает, что ребенок, у которого один из родителей является носителем гена, имеет 50% -ную вероятность получить синдром. В 1996 г. было проведено первое преимплантационное генетическое тестирование (ПГТ) для лечения Марфана; По сути, PGT означает проведение генетического теста на эмбриональных клетках ранней стадии ЭКО и отбрасывание эмбрионов, затронутых мутацией Марфана.
Прогноз
До появления современных сердечно-сосудистых хирургических методов и лекарств, таких как лозартан и метопролол , прогноз для пациентов с синдромом Марфана был неблагоприятным: часто встречался ряд неизлечимых сердечно-сосудистых заболеваний. Продолжительность жизни сократилась как минимум на треть, и многие умерли в подростковом и двадцатилетнем возрасте из-за сердечно-сосудистых заболеваний. Сегодня сердечно-сосудистые симптомы синдрома Марфана по-прежнему являются наиболее важной проблемой в диагностике и лечении заболевания, но адекватный профилактический мониторинг и профилактическая терапия предлагают что-то, приближающееся к нормальной продолжительности жизни, и по мере того, как все больше пациентов живут дольше, обнаруживается все больше проявлений болезни. Женщины с синдромом Марфана живут дольше мужчин.
Эпидемиология
Синдром Марфана одинаково поражает мужчин и женщин, и мутация не проявляет этнической или географической предвзятости. По оценкам, синдром Марфана страдает примерно у 1 из 5 000–10 000 человек.
История
Синдром Марфана назван в честь Антуана Марфана , французского педиатра, который впервые описал это состояние в 1896 году после того, как заметил поразительные черты у пятилетней девочки. Ген, связанный с заболеванием, был впервые идентифицирован Франческо Рамиресом в Медицинском центре горы Синай в Нью-Йорке в 1991 году.
Смотрите также
- Синдром Элерса-Данлоса
- Болезнь Кашина – Бека
- Синдром Лойса-Дитца
- Синдром ногтя-надколенника
- Пролапс митрального клапана
использованная литература
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |