Трахеобронхиальная травма - Tracheobronchial injury
| Трахеобронхиальная травма | |
|---|---|
 | |
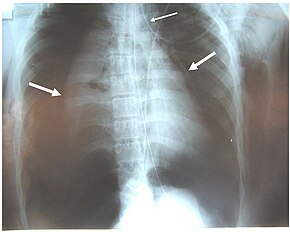
| Реконструкция трахеи и бронхов с помощью рентгеновской компьютерной томографии, показывающей разрушение правого главного бронха с аномальной прозрачностью (стрелка) | |
| Специальность | Неотложная медицинская помощь |
Трахеобронхиальное повреждение - это повреждение трахеобронхиального дерева ( структура дыхательных путей, включающая трахею и бронхи ). Это может быть результатом тупой или проникающей травмы шеи или груди , вдыхания вредных паров или дыма , или аспирации жидкостей или предметов.
Хотя ЧМТ встречается редко, это серьезное заболевание; это может вызвать обструкцию дыхательных путей и, как следствие, дыхательную недостаточность, угрожающую жизни . Другие травмы сопровождают ЧМТ примерно в половине случаев. Из тех людей с ЧМТ, которые умирают, большинство умирает до получения неотложной помощи, либо от обструкции дыхательных путей, обескровливания , либо от травм других жизненно важных органов. Среди тех, кто попадает в больницу, уровень смертности может достигать 30%.
ЧМТ часто трудно диагностировать и лечить. Ранняя диагностика важна для предотвращения осложнений , включая стеноз (сужение) дыхательных путей, инфекцию дыхательных путей и повреждение легочной ткани. Диагностика включает такие процедуры, как бронхоскопия , рентгенография и рентгеновская компьютерная томография для визуализации трахеобронхиального дерева. Признаки и симптомы различаются в зависимости от места и тяжести травмы; они обычно включают одышку (затрудненное дыхание), дисфонию (состояние, при котором голос может быть хриплым, слабым или чрезмерно хриплым), кашель и ненормальные звуки дыхания . В экстренной ситуации можно использовать интубацию трахеи, чтобы убедиться, что дыхательные пути остаются открытыми. В тяжелых случаях может потребоваться хирургическое вмешательство для восстановления ЧМТ.
Признаки и симптомы
Признаки и симптомы различаются в зависимости от того, какая часть трахеобронхиального дерева повреждена и насколько сильно она повреждена. Прямых признаков ЧМТ нет, но некоторые признаки указывают на травму и вызывают у врача подозрение, что она произошла. Многие признаки и симптомы также присутствуют при травмах со схожими механизмами повреждения, такими как пневмоторакс. Одышка и респираторный дистресс- синдром обнаруживаются у 76–100% людей с ЧМТ, а кровяной кашель - у 25%. Однако изолированная ЧМТ обычно не вызывает обильного кровотечения; если такое кровотечение наблюдается, оно, вероятно, связано с другой травмой, например, с разрывом большого кровеносного сосуда . Пациент может демонстрировать дисфонию или снижение шума дыхания , частое дыхание является обычным явлением. Может присутствовать кашель и стридор , ненормальный высокий звук дыхания, указывающий на обструкцию верхних дыхательных путей.
Повреждение дыхательных путей может вызвать подкожную эмфизему (воздух, застрявший в подкожной клетчатке кожи) в области живота, груди, шеи и головы. Подкожная эмфизема, встречающаяся почти у 85% людей с ЧМТ, особенно свидетельствует о травме, когда она поражает только шею. Около 70% случаев ЧМТ задерживается воздухом в грудной полости вне легких (пневмоторакс). Особенно убедительным доказательством того, что произошла ЧМТ, является неспособность разрешить пневмоторакс даже при установке грудной трубки для удаления воздуха из грудной полости; это показывает, что воздух постоянно просачивается в грудную полость из места разрыва. Воздух также может задерживаться в средостении , центре грудной полости ( пневмомедиастинум ). Если воздух выходит из проникающей травмы шеи, можно поставить точный диагноз ЧМТ. Признак Хаммана , звук потрескивания, который возникает одновременно с сердцебиением, также может сопровождать ЧМТ.
Причины
Травмы трахеобронхиального дерева в грудной клетке могут возникать из-за проникающих сил, таких как огнестрельные ранения , но чаще являются результатом тупой травмы. ЧМТ из-за ударов тупым предметом обычно возникает в результате высокоэнергетических ударов, таких как падение с высоты и дорожно-транспортные происшествия ; травма редко встречается в механизмах с малой ударной нагрузкой. Травмы трахеи вызывают около 1% смертей в результате дорожно-транспортных происшествий. Другими потенциальными причинами являются падения с высоты и травмы с раздавливанием грудной клетки. Другая причина - взрывы.
Огнестрельные ранения - самая распространенная форма проникающих травм, вызывающих ЧМТ. Реже ножевые ранения и шрапнель в результате дорожно-транспортных происшествий также могут проникать в дыхательные пути. Большинство травм трахеи происходит в области шеи, поскольку дыхательные пути в грудной клетке глубокие и поэтому хорошо защищены; однако до четверти ЧМТ в результате проникающей травмы происходит внутри грудной клетки. Повреждение шейной трахеи обычно поражает переднюю (переднюю) часть трахеи.
Некоторые медицинские процедуры также могут повредить дыхательные пути; к ним относятся интубация трахеи, бронхоскопия и трахеотомия . Задняя часть трахеи может быть повреждена во время трахеотомии. ЧМТ в результате интубации трахеи (введение трубки в трахею) встречается редко, и механизм ее возникновения неясен. Однако один из вероятных механизмов заключается в том, что эндотрахеальная трубка захватывает складку мембраны и разрывает ее по мере продвижения вниз по дыхательным путям. Когда эндотрахеальная трубка разрывает трахею, это обычно происходит у задней (задней) перепончатой стенки. В отличие от ЧМТ, которая возникает в результате тупой травмы, большинство ятрогенных повреждений дыхательных путей включают продольные разрывы задней части трахеи или разрывы на той стороне, которые отрывают перепончатую часть трахеи от хряща. Чрезмерное давление со стороны манжеты эндотрахеальной трубки может снизить кровоснабжение тканей трахеи, что приведет к ишемии и потенциально может вызвать ее изъязвление, инфицирование и, позже, сужение.
Слизистой оболочки трахеи также может быть причинен вред при вдыхании горячих газов или вредных газов , таких как газообразный хлор . Это может привести к отеку (отеку), некрозу (отмиранию ткани), образованию рубцов и, в конечном итоге, к стенозу. Однако ЧМТ из-за вдыхания, аспирации инородного тела и медицинских процедур встречается редко.
Механизм
Структуры трахеобронхиального дерева хорошо защищены, поэтому для их повреждения обычно требуется большое усилие. При тупой травме ЧМТ обычно возникает в результате сильного сжатия грудной клетки. Быстрое перерастяжение шеи, обычно возникающее в результате дорожно-транспортных происшествий, также может повредить трахею, а травма шеи может раздавить трахею о позвонки. Размозжение гортани или шейного отдела трахеи может произойти при лобовом столкновении, когда шея чрезмерно растянута и ударяется о рулевое колесо или приборную панель; это было названо «травмой приборной панели». Гортань и шейная трахея также могут быть травмированы при лобовом столкновении с ремнем безопасности.
Хотя механизм не совсем понятен, широко распространено мнение, что ЧМТ из-за тупой травмы вызывается любой комбинацией трех возможных механизмов: повышением давления в дыхательных путях, рассечением и разрывом. Первый тип травмы, иногда называемый «взрывным разрывом», может произойти, когда грудная клетка сильно сжимается, например, когда водитель ударяет рулевое колесо в автомобильной аварии или когда грудная клетка раздавливается. Давление в дыхательных путях, особенно в крупных дыхательных путях (трахее и бронхах), быстро повышается в результате сжатия, поскольку голосовая щель рефлекторно закрывает дыхательные пути. Когда это давление превышает эластичность тканей, они лопаются; таким образом, мембранозная часть трахеи чаще поражается этим механизмом повреждения, чем хрящевые части.
Второй механизм может возникать, когда грудная клетка внезапно замедляется , как это происходит при дорожно-транспортных происшествиях, создавая сдвигающую силу. Легкие подвижны в грудной полости, но их движение более ограничено около ворот . Области около перстневидного хряща и киля прикреплены к щитовидному хрящу и перикарду соответственно; таким образом, если дыхательные пути двигаются, они могут порваться в этих точках фиксации.
Третий механизм возникает, когда грудь сжимается спереди назад, заставляя ее расширяться из стороны в сторону. Легкие прилегают к грудной стенке из-за отрицательного давления между ними и плевральными оболочками, выстилающими внутреннюю часть грудной полости; таким образом, когда грудь расширяется, они раздвигаются. Это создает напряжение на киле; дыхательные пути разрываются, если эта сила растяжения превышает их эластичность. Этот механизм может стать причиной травмы при раздавливании грудной клетки. Большинство ЧМТ, вероятно, происходит из-за комбинации этих трех механизмов.
При повреждении дыхательных путей воздух может выходить из них и задерживаться в окружающих тканях шеи (подкожная эмфизема) и средостения (пневмомедиастинум); если он достигает там достаточно высокого давления, он может сжимать дыхательные пути. Массивные утечки воздуха из разорванных дыхательных путей также могут нарушить кровообращение, препятствуя возвращению крови к сердцу из головы и нижней части тела; это приводит к потенциально смертельному сокращению количества крови, которое сердце может откачать. Кровь и другие жидкости могут скапливаться в дыхательных путях, а травма может нарушить проходимость дыхательных путей и нарушить их целостность. Однако, даже если трахея полностью пересечена, окружающие ее ткани могут удерживать ее вместе достаточно для адекватного воздухообмена, по крайней мере, на первых порах.
Анатомия
Трахея и бронхи образуют трахеобронхиальное дерево. Трахея расположена между нижним концом гортани и центром грудной клетки, где она разделяется на два бронха на гребне, называемом килем . Трахея стабилизируется и остается открытой с помощью хрящевых колец , окружающих переднюю и боковые стороны структуры; эти кольца не закрываются и не охватывают спину, которая сделана из мембраны. Бронхи разделяются на более мелкие ветви, а затем на бронхиолы, которые снабжают воздухом альвеолы - крошечные заполненные воздухом мешочки в легких, ответственные за поглощение кислорода . Произвольное разделение может быть выполнено между внутригрудной и шейной трахеями у входа в грудную клетку , отверстие в верхней части грудной полости . Анатомические структуры, которые окружают трахеобронхиальное дерево и защищают его, включают легкие, пищевод , крупные кровеносные сосуды, грудную клетку , грудной отдел позвоночника и грудину . У детей трахеи более мягкие и трахеобронхиальные деревья эластичнее, чем у взрослых; эта эластичность, которая помогает защитить структуры от травм при их сжатии, может способствовать снижению заболеваемости ЧМТ у детей.
Диагностика

При лечении ЧМТ важны быстрая диагностика и лечение; если травма не диагностируется вскоре после травмы, риск осложнений выше. Бронхоскопия - наиболее эффективный метод диагностики, локализации и определения степени тяжести ЧМТ, и обычно это единственный метод, позволяющий поставить окончательный диагноз. Диагностика с помощью гибкого бронхоскопа, который позволяет непосредственно визуализировать травму, является самым быстрым и надежным методом. У людей с ЧМТ бронхоскопия может показать, что дыхательные пути разорваны, или что дыхательные пути заблокированы кровью, или что бронх разрушился, скрывая более дистальные (нижние) бронхи из поля зрения.
Рентген грудной клетки - это первоначальный метод визуализации, используемый для диагностики ЧМТ. Пленка может не иметь никаких признаков у бессимптомного пациента. Признаки ЧМТ на рентгенограммах включают деформацию трахеи или дефект стенки трахеи. Рентгенография также может показать эмфизему шейки матки, воздух в тканях шеи. Рентген может также показать сопутствующие травмы и такие признаки, как переломы и подкожная эмфизема. Если возникает подкожная эмфизема и на рентгеновском снимке подъязычная кость расположена необычно высоко в горле, это может указывать на разрыв трахеи. ЧМТ также подозревается, если на рентгеновском снимке оказывается, что эндотрахеальная трубка находится не на своем месте, или если ее манжета кажется более полной, чем обычно, или выступает через разрыв дыхательных путей. Если бронх полностью разорван, легкое может коллапсировать наружу к грудной стенке (а не внутрь, как это обычно бывает при пневмотораксе), потому что оно теряет прикрепление к бронху, которое обычно удерживает его по направлению к центру. У человека, лежащего лицом вверх, легкое сжимается в направлении диафрагмы и спины. Этот признак, описанный в 1969 году, называется признаком упавшего легкого и является патогномоничным для ЧМТ (то есть он является диагностическим для ЧМТ, поскольку не встречается при других состояниях); однако это происходит очень редко. Почти в каждом пятом случае люди с тупой травмой и ЧМТ не имеют признаков травмы на рентгеновском снимке грудной клетки. КТ-сканирование выявляет более 90% ЧМТ в результате тупой травмы, но ни рентген, ни КТ не заменяют бронхоскопию.
По крайней мере, 30% TBI сначала не обнаруживаются; это число может достигать 50%. Примерно в 10% случаев ЧМТ не имеет специфических признаков ни клинически, ни при рентгенографии грудной клетки, и ее обнаружение может дополнительно осложняться сопутствующими травмами, поскольку ЧМТ имеет тенденцию возникать после аварий с высокой энергией. Могут пройти недели или месяцы, прежде чем травма будет диагностирована, даже если травма известна лучше, чем это было в прошлом.
Классификация
Поражения могут быть поперечными , происходящими между кольцами трахеи, продольными или спиральными. Они могут возникать вдоль перепончатой части трахеи, главных бронхов или обоих. В 8% разрывов поражения являются сложными, возникают более чем в одном месте, с более чем одним типом поражения или на обоих главных бронхах и трахее. Поперечные разрывы встречаются чаще, чем продольные или сложные. Разрыв может полностью пересечь дыхательные пути или пройти только частично. Частичные разрывы, которые не проходят по окружности дыхательных путей, не позволяют разорванным дыхательным путям полностью отслоиться; слезы, которые окружают все дыхательные пути, могут привести к разделению. Разрывы также можно разделить на полные и неполные. При неполном поражении слой ткани, окружающей бронх, остается неповрежденным и может удерживать воздух в дыхательных путях, предотвращая его попадание в области, окружающие дыхательные пути. Неполные разрывы могут потребовать более тщательного изучения для обнаружения и не могут быть диагностированы сразу.
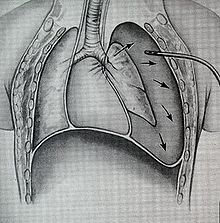
Бронхиальные повреждения делятся на те, которые сопровождаются нарушением плевры, и те, которые не сопровождаются ; в первом случае воздух может просачиваться из отверстия в дыхательных путях и может образоваться пневмоторакс . Последний тип связан с более второстепенными признаками; пневмоторакс невелик, если он вообще возникает, и хотя функция легкого теряется в части легкого, снабжаемой поврежденным бронхом, незатронутые части легких могут быть в состоянии компенсировать это.
Чаще всего ЧМТ, возникающая в результате тупой травмы, происходит внутри грудной клетки. Наиболее частое повреждение трахеи - разрыв около киля или перепончатой стенки трахеи. При тупой травме грудной клетки ЧМТ возникает в пределах 2,5 см от киля в 40–80% случаев. Травма чаще встречается в правом главном бронхе, чем в левом, возможно, потому, что первый находится рядом с позвонками , что может повредить его. Кроме того, его могут защитить аорта и другие ткани в средней части грудной клетки, окружающие левый главный бронх. Другая возможность заключается в том, что люди с травмами левого главного бронха с большей вероятностью также получат другие смертельные травмы и, следовательно, умрут до того, как попадут в больницу, что снижает вероятность их включения в исследования, определяющие уровень травм.
Профилактика
Пассажиры транспортных средств, которые пристегиваются ремнями безопасности, реже заболевают ЧМТ после дорожно-транспортных происшествий. Однако, если ремешок расположен поперек передней части шеи (а не груди), это увеличивает риск травмы трахеи. Конструкция медицинских инструментов может быть изменена для предотвращения ятрогенной ЧМТ, а практикующие врачи могут использовать методы, снижающие риск травм с помощью таких процедур, как трахеотомия.
Уход
Лечение ЧМТ варьируется в зависимости от места и тяжести травмы, а также от того, стабильно ли пациент или у него проблемы с дыханием, но обеспечение проходимости дыхательных путей, чтобы пациент мог дышать, всегда имеет первостепенное значение. Обеспечение открытых дыхательных путей и адекватной вентиляции может быть затруднено у людей с ЧМТ. Интубация, один из методов защиты проходимости дыхательных путей, может использоваться для обхода нарушения проходимости дыхательных путей, чтобы направить воздух в легкие. При необходимости в неповрежденный бронх можно ввести зонд и провести вентиляцию одного легкого. При проникающем ранении шеи, через которое выходит воздух, трахею можно интубировать через рану. Несколько неудачных попыток в обычном (прямом) ларингоскопии может поставить под угрозу дыхательные пути, так что альтернативные методы , чтобы визуализировать дыхательные пути, например, волоконно - оптического или видео ларингоскопии, могут быть использованы для облегчения интубации трахеи. Если повреждена верхняя часть трахеи, можно сделать разрез трахеи (трахеотомия) или перстневидно-щитовидной железы ( крикотироидотомия или крикотироидотомия), чтобы обеспечить проходимость дыхательных путей. Однако крикотиротомия может оказаться бесполезной, если трахея разорвана ниже места искусственного дыхательного пути. Трахеотомию применяют редко, поскольку она может вызвать такие осложнения, как инфекции и сужение трахеи и гортани. Когда невозможно обеспечить проходимость дыхательных путей или когда необходимо выполнить сложное хирургическое вмешательство, можно использовать искусственное кровообращение - кровь выкачивается из организма, насыщается кислородом с помощью аппарата и закачивается обратно. Если возникает пневмоторакс, используется дренажная трубка может быть введен в плевральную полость для удаления воздуха.
Людям с ЧМТ предоставляется дополнительный кислород, и им может потребоваться искусственная вентиляция легких . Применение определенных мер, таких как положительное давление в конце выдоха (ПДКВ) и вентиляция при более высоком, чем обычно, давлении, может быть полезным для поддержания адекватной оксигенации. Однако такие меры могут также увеличить утечку воздуха через разрыв и могут вызвать нагрузку на швы в разрыве, которая была восстановлена хирургическим путем; поэтому обычно используется самое низкое возможное давление в дыхательных путях, которое все еще поддерживает оксигенацию. Сообщалось об использовании высокочастотной вентиляции. Механическая вентиляция легких также может вызвать баротравму легких, когда для вентиляции легких требуется высокое давление. Такие методы, как легочный туалет (удаление секрета ), отведение жидкости и лечение пневмонии, используются для улучшения податливости легких (эластичности легких).
Хотя ЧМТ можно лечить без хирургического вмешательства, хирургическое лечение разрыва считается стандартным при лечении большинства ЧМТ. Требуется, если слеза мешает вентиляции; если возникает медиастинит (воспаление тканей в средней части грудной клетки); или если подкожная или средостенная эмфизема быстро прогрессирует; или если утечка воздуха или большой пневмоторакс сохраняется, несмотря на установку дренажной трубки. Другими показаниями к хирургическому вмешательству являются разрыв более одной трети окружности дыхательных путей, разрывы с потерей ткани и необходимость вентиляции с положительным давлением. Поврежденная ткань вокруг разрыва (например, разорванная или поцарапанная ткань) может быть удалена, чтобы получить чистые края, которые можно исправить хирургическим путем. Удаление поврежденной ткани может сократить трахею на 50%. Ремонт обширных разрывов может включать зашивание лоскута ткани, взятой из мембран, окружающих сердце или легкие (перикард и плевра, соответственно), поверх швов, чтобы защитить их. При разрушении легочной ткани в результате осложнения ЧМТ может потребоваться пневмонэктомия или лобэктомия (удаление легкого или одной доли соответственно). По возможности избегают пневмонэктомии из-за высокой смертности, связанной с этой процедурой. Операция по восстановлению разрыва трахеобронхиального дерева может быть успешной даже в том случае, если она проводится через несколько месяцев после травмы, что может произойти, если диагноз ЧМТ задерживается. Когда стеноз дыхательных путей возникает после поздней диагностики, операция аналогична операции, выполняемой после ранней диагностики: стенозирующий участок удаляется, а разрез дыхательных путей восстанавливается.
Прогноз и осложнения

Большинство людей с ЧМТ, которые умирают, умирают в течение нескольких минут после травмы из-за таких осложнений, как пневмоторакс и недостаточность дыхательных путей, а также из-за других травм, которые произошли в то же время. Большинство поздних смертей при ЧМТ связано с сепсисом или синдромом полиорганной недостаточности (СПИН). Если заболевание не обнаружено и не начато лечение на ранней стадии, более вероятно возникновение серьезных осложнений; например, пневмония и бронхоэктазия могут возникать как поздние осложнения. Могут пройти годы, прежде чем заболевание будет обнаружено. Некоторые ЧМТ настолько малы, что не имеют значимых клинических проявлений; они могут никогда не быть замечены или диагностированы и могут вылечиться без вмешательства.
Если на поврежденном участке разрастается грануляционная ткань , это может вызвать стеноз дыхательных путей через неделю или месяц. Грануляционная ткань должна быть удалена хирургическим путем. Поздняя диагностика разрыва бронха увеличивает риск инфицирования и увеличивает время пребывания в больнице. Люди с суженными дыхательными путями могут страдать от одышки, кашля, хрипов , инфекций дыхательных путей и затруднений с отхождением секрета. Если бронхиола полностью закупорена, возникает ателектаз : альвеолы легкого разрушаются. Ткань легкого дистальнее полностью закупоренной бронхиолы часто не инфицируется. Поскольку она заполнена слизью, эта ткань остается функциональной. Когда секреция удаляется, пораженная часть легкого обычно может функционировать почти нормально. Однако инфекция часто поражает легкие дистальнее частично закупоренной бронхиолы. Инфицированная легочная ткань дистальнее стриктуры может быть повреждена, а из-за сужения могут развиться хрипы и кашель. Помимо пневмонии стеноз может вызвать развитие бронхоэктазов, при которых бронхи расширены. Даже после того, как дыхательные пути со стриктурой восстановятся до нормального состояния, потеря функции легких может быть необратимой.
Осложнения также могут возникнуть при лечении; например, в месте наложения швов может образоваться гранулема . Кроме того, зашитая рана может снова разорваться, как это происходит при чрезмерном давлении в дыхательных путях из-за вентиляции. Тем не менее, для людей, которым операция проводится вскоре после травмы для восстановления поражения, результат обычно хороший; долгосрочный результат благоприятен для более чем 90% людей, перенесших ЧМТ хирургическим путем на ранних этапах лечения. Даже если операция проводится спустя годы после травмы, прогноз остается хорошим, с низким уровнем смертности и инвалидности и хорошими шансами на сохранение функции легких.
Эпидемиология
Разрыв трахеи или бронха - наиболее распространенный тип тупой травмы дыхательных путей. Трудно определить заболеваемость ЧМТ: в 30–80% случаев смерть наступает до того, как человек попадет в больницу, и эти люди могут не включаться в исследования. С другой стороны, некоторые ЧМТ настолько малы, что не вызывают значительных симптомов и поэтому никогда не замечаются. Кроме того, травма иногда не сопровождается симптомами до тех пор, пока позже не разовьются осложнения, что еще больше затрудняет оценку истинной заболеваемости. Однако исследования аутопсии выявили ЧМТ у 2,5–3,2% людей, умерших после травм. По оценкам, из всех травм шеи и груди, включая немедленную смерть людей, ЧМТ встречается в 0,5–2%. По оценкам, 0,5% пациентов с политравмой, проходящих лечение в травматологических центрах, страдают ЧМТ. Заболеваемость оценивается в 2% при тупых травмах груди и шеи и 1-2% при проникающих травмах грудной клетки. Травмы гортани и трахеи встречаются у 8% пациентов с проникающими повреждениями шеи, а ЧМТ - у 2,8% случаев смерти от тупых травм грудной клетки. Согласно отчетам, частота случаев у людей с тупой травмой, которые попадают в больницу живыми, составляет 2,1% и 5,3%. Другое исследование тупой травмы грудной клетки показало, что частота случаев составляет всего 0,3%, но уровень смертности составляет 67% (возможно, частично из-за сопутствующих травм). Заболеваемость ятрогенной ЧМТ (вызванной медицинскими процедурами) растет, и риск может быть выше для женщин и пожилых людей. ЧМТ возникает примерно раз в 20000 случаев интубации через рот, но при экстренной интубации частота может достигать 15%.
Уровень смертности людей, попавших в больницу живыми, в 1966 г. оценивался в 30%; по более поздним оценкам, это число составляет 9%. Число людей, попадающих в больницу живыми, увеличилось, возможно, из-за улучшения догоспитальной помощи или специализированных лечебных центров. Из тех, кто попадает в больницу живыми, но затем умирает, большинство делает это в течение первых двух часов после прибытия. Чем раньше диагностируется ЧМТ, тем выше уровень смертности; вероятно, это связано с другими сопутствующими травмами, которые могут оказаться смертельными.
Сопутствующие травмы часто играют ключевую роль в исходе. Травмы, которые могут сопровождать ЧМТ, включают ушиб и разрыв легких ; и переломы грудины , ребер и ключиц . Повреждения спинного мозга , лицевые травмы , травматический разрыв аорты , повреждения брюшной полости , легких и головы присутствуют в 40–100% случаев. Наиболее частым сопутствующим повреждением является перфорация или разрыв пищевода (известный как синдром Бурхааве ), который возникает в 43% проникающих повреждений шеи, вызывающих повреждение трахеи.
История
На протяжении большей части истории смертность от ЧМТ считалась 100%. Однако в 1871 году у утки, убитой охотником, была обнаружена излеченная ЧМТ, что свидетельствует о том, что травма может быть сохранена, по крайней мере, в общем смысле. Это сообщение, сделанное Уинслоу, было первой записью в медицинской литературе о травме бронха. В 1873 году Севр сделал одно из первых сообщений о ЧМТ в медицинской литературе: у 74-летней женщины, чья грудь была раздавлена колесом телеги, на вскрытии был обнаружен отрыв правого бронха. Долгосрочная выживаемость после травмы у людей была неизвестна до тех пор, пока в 1927 году не был сделан отчет о человеке, который выжил. В 1931 году в отчете Ниссена описывалось успешное удаление легкого у 12-летней девочки, у которой было сужение. бронха из-за травмы. Вероятно, первая попытка восстановления ЧМТ была предпринята в 1945 году, когда был сделан первый задокументированный случай успешного ушивания разорванного бронха. До 1950 года уровень смертности составлял 36%; к 2001 году он упал до 9%; это улучшение, вероятно, было связано с улучшениями в лечении и хирургических методах, в том числе при травмах, обычно связанных с ЧМТ.
Примечания
использованная литература
- Райли RD, Миллер PR, Мередит JW (2004). «Травма пищевода, трахеи и бронхов». В Мур EJ, Feliciano DV, Mattox KL (ред.). Травма . Нью-Йорк: McGraw-Hill, Medical Pub. Разделение. С. 544–52. ISBN 0-07-137069-2. Проверено 15 июня 2008 .
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |

