Буллезное импетиго - Bullous impetigo
| Буллезное импетиго | |
|---|---|
 | |
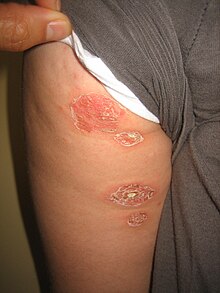
| Буллезное импетиго после разрыва булл | |
| Специальность | Инфекционные болезни / дерматология |
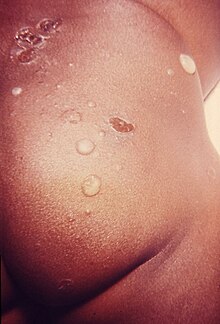
Буллезное импетиго - это бактериальная инфекция кожи, вызываемая золотистым стафилококком, которая приводит к образованию больших волдырей, называемых буллами , обычно в областях со складками кожи, таких как подмышки, пах, между пальцами рук или ног, под грудью и между ягодицами. На его долю приходится 30% случаев импетиго , остальные 70% - это небуллезное импетиго.
Буллы вызываются отшелушивающими токсинами, продуцируемыми золотистым стафилококком, которые вызывают разрушение связей между клетками в верхнем слое кожи. Буллезное импетиго у новорожденных, детей или взрослых с ослабленным иммунитетом и / или почечной недостаточностью может перерасти в более тяжелую и генерализованную форму, называемую стафилококковым синдромом ошпаренной кожи (SSSS). Смертность среди инфицированных детей составляет менее 3%, а среди взрослых - до 60%.
Признаки и симптомы
Буллезное импетиго может появиться вокруг области подгузника, подмышечной впадины или шеи. Бактерии вызывают выработку токсина, который снижает липкость (адгезию) между клетками, вызывая разделение верхнего слоя кожи (эпидермиса) и нижнего слоя кожи (дермы). Пузырьки быстро увеличиваются в размерах и образуют пузыри, которые представляют собой пузыри диаметром более 5 мм. Буллы также известны как стафилококковый синдром ошпаренной кожи . К другим сопутствующим симптомам относятся зуд, отек близлежащих желез, лихорадка и диарея. Боль бывает очень редко.
Долгосрочные эффекты: после того, как струпья на буллезе отпали, образование рубцов минимально. Возможные отдаленные последствия - заболевание почек.
Причина
Воздействие чаще всего наблюдается в больничных палатах и детских садах и может передаваться от человека к человеку в других условиях, например, при занятиях спортом с близким контактом. Поэтому пациенту рекомендуется максимально ограничить контакт с людьми, чтобы свести к минимуму риск распространения инфекции.
Инфекционный период
По прошествии 48 часов считается, что заболевание перестает быть заразным, если было проведено соответствующее лечение антибиотиками.
Патогенез
Отшелушивающие токсины представляют собой сериновые протеазы, которые специфически связываются с десмоглеином 1 (Dsg1) и расщепляют его. Предыдущие исследования показали, что отшелушивающие токсины связываются с ганглиозидами , вызывая высвобождение протеазы кератиноцитами, действующими как суперантигены, стимулируя иммунную систему кожи. В более позднем предложении говорится, что существует три известных отшелушивающих токсина; ETA, ETB и ETD, которые действуют как сериновая протеаза, специфичная для глутаминовой кислоты, с концентрированной специфичностью. Это приводит к расщеплению Dsg1 человека в уникальном сайте после остатков глутаминовой кислоты, вызывающих дезактивацию. Протеолиз пептидной связи, ведущий к дисфункции Dsg1 и десмосомы, позволяет понять, почему буллезные формы формируются, делая пептидную связь решающей для правильного функционирования Dsg1.
S. aureus
Фитогенные неподвижные грамположительные кокки, образующие гроздья, похожие на грозди. Как и другие формы стафилококка, S. aureus обладает множеством факторов вирулентности, в том числе поверхностными белками, участвующими в прикреплении, секреции ферментов, разрушающих белки, и секреции токсинов, которые повреждают клетки хозяина.
S. aureus экспрессирует поверхностные рецепторы фибриногена , фибронектина и витронектина . Эти поверхностные рецепторы позволяют формировать мостик, который связывается с эндотелиальными клетками хозяина. Липазы способствуют разложению липидов на поверхности кожи, и их экспрессия может напрямую коррелировать со способностью бактерий вызывать абсцессы.
Диагностика
Наблюдение за внешним видом кожи или взятие мазка из очага поражения на S. aureus . Мазки из носа у ближайших родственников пациента необходимы, чтобы идентифицировать их как бессимптомных носителей S. aureus .
Гистология
Эпидермис состоит из четырех слоев, базальный слой , слой шиповатый , зернистым слоем и рогового слоя .
Плоскость спайности может быть обнаружена либо подкорнеально, либо в пределах верхнего гранулированного слоя. Верх пустулы представляет собой паракератотический роговой слой, а дно образовано кератиноцитами, которые могут быть или не быть акантолитическими . Нейтрофилы начинают заполнять пустулы. Токсины продуцируются S. aureus и десмоглеином-мишенью, который представляет собой десмосомальную молекулу межклеточной адгезии, обнаруженную на верхних уровнях эпидермиса. Это коррелирует с подкорнеальной локализацией булл.
Необычные варианты
Дифференциальный
- ВПЧ
- Укусы насекомых
- Ожоги
- Простой герпес 1/2
Профилактика
Поскольку распространенными патогенами, вызывающими импетиго, являются бактерии, естественным образом встречающиеся на коже, большая часть профилактических мероприятий (особенно у детей) направлена на обеспечение надлежащей гигиены, очистку ран и минимизацию царапин (то есть на подстриженные и короткие ногти). Также рекомендуется избегать тесного контакта и совместного использования вещей, таких как полотенца, с потенциально инфицированными людьми.
Управление
Кремы с антибиотиками являются предпочтительным средством лечения легких случаев импетиго, несмотря на их ограниченную системную абсорбцию. Такие предписанные мази включают неоспорин , фузидиевую кислоту , хлорамфеникол и мупироцин . Однако в более тяжелых случаях импетиго (особенно буллезного импетиго), вероятно, потребуются пероральные препараты с лучшей системной биодоступностью , такие как цефалексин . Случаи, которые не разрешаются с помощью начальной антибиотикотерапии или требуют госпитализации, также могут указывать на инфекцию MRSA, что потребует консультации с местным микробиологом.
Лечение антибиотиками обычно длится 7–10 дней, и, несмотря на высокую эффективность, в некоторых случаях метициллин-резистентного S. aureus (MRSA) может потребоваться более длительная терапия в зависимости от тяжести инфекции и степени ее распространения.
Смотрите также
- Импетиго контагиозное
- Поражение кожи
- Список состояний, вызванных проблемами с соединительными белками
Рекомендации
Внешние ссылки
| Классификация |
|---|