Остеонекроз челюсти - Osteonecrosis of the jaw
| Остеонекроз челюстей | |
|---|---|
| Другие имена | Остеонекроз нижней челюсти |
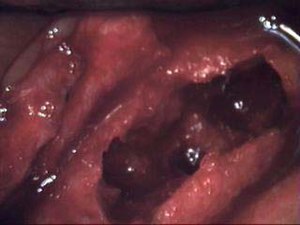 | |
| Остеонекроз из челюсти верхней левой челюсти у пациента с диагнозом хронической венозной недостаточностью | |
| Специальность |
Ревматология |
Остеонекроз челюсти ( ONJ ) - тяжелое заболевание костей ( остеонекроз ), поражающее челюсти ( верхняя и нижняя челюсти ). Различные формы ONJ были описаны за последние 160 лет, и ряд причин был предложен в литературе.
Остеонекроз челюсти, связанный с терапией бисфосфонатами , который требуется при некоторых режимах лечения рака , был идентифицирован и определен как патологическое состояние ( бисфосфонатный остеонекроз челюсти ) с 2003 года. Возможный риск от приема более низких пероральных доз бисфосфонатов пациентами для профилактики или лечения остеопороза , остается неясным.
Были изучены варианты лечения; однако в тяжелых случаях остеохондроза по-прежнему требуется хирургическое удаление пораженной кости. Тщательный анамнез и оценка ранее существовавших системных проблем и возможных участков зубной инфекции необходимы, чтобы помочь предотвратить состояние, особенно если рассматривается терапия бисфосфонатами.
Признаки и симптомы
Окончательный симптом ONJ является облучением нижней челюсти или челюстной кости через повреждение в десне , которые не заживают. Боль, воспаление окружающих мягких тканей, вторичная инфекция или дренаж могут присутствовать или отсутствовать. Развитие поражений чаще всего происходит после инвазивных стоматологических процедур, таких как удаление, и, как известно, происходит спонтанно. Симптомы могут отсутствовать в течение недель или месяцев, пока не появятся очаги поражения с обнаженной костью. Поражения чаще встречаются на нижней челюсти, чем на верхней челюсти .
- Боль и невропатия
- Эритема и нагноение
- Неприятный запах изо рта
Пострадиационный остеонекроз верхнечелюстной кости чаще встречается в нижней челюсти (нижней челюсти), чем в верхней челюсти, потому что в верхней челюсти гораздо больше кровеносных сосудов.
Симптомы этого очень похожи на симптомы медикаментозного остеонекроза челюсти (MRONJ). Пациенты испытывают сильную боль, область может опухать, могут быть видны кости и возможны переломы. У пациентов также может быть сухость во рту, и им трудно поддерживать рот в чистоте. Пациент с остеонекрозом также может быть восприимчив к бактериальным и грибковым инфекциям.
Остеобласты, образующие костную ткань, разрушаются под действием излучения с повышенной активностью остеокластов.
Это состояние нельзя вылечить с помощью антибиотиков, так как кость не снабжается кровью, что затрудняет проникновение антибиотиков в потенциальную инфекцию.
Это состояние очень затрудняет прием пищи и питья, а хирургическое вмешательство по удалению некротизированной кости улучшает кровообращение и уменьшает количество микроорганизмов.
Причины
Токсичные агенты
Другие факторы, такие как токсиканты, могут отрицательно влиять на костные клетки. Инфекции, хронические или острые, могут влиять на кровоток, вызывая активацию и агрегацию тромбоцитов, способствуя локализованному состоянию избыточной свертываемости ( гиперкоагуляции ), что может способствовать образованию сгустка ( тромбоз ), известной причине костного инфаркта и ишемии. Экзогенные эстрогены, также называемые гормональными разрушителями, связаны с повышенной тенденцией к образованию тромбов ( тромбофилией ) и нарушением заживления костей.
Тяжелые металлы, такие как свинец и кадмий, могут вызывать остеопороз. Кадмий и свинец способствуют синтезу ингибитора активатора плазминогена-1 (PAI-1), который является основным ингибитором фибринолиза (механизма, с помощью которого организм разрушает сгустки) и, как было показано, является причиной гипофибринолиза. Устойчивые сгустки крови могут привести к застойному кровотоку ( гиперемии ) в костном мозге, нарушению кровотока и ишемии в костной ткани, что приводит к недостатку кислорода ( гипоксия ), повреждению костных клеток и, в конечном итоге, гибели клеток ( апоптозу ). Важным является тот факт, что средняя концентрация кадмия в костях человека в 20 веке увеличилась примерно в 10 раз по сравнению с доиндустриальным уровнем.
Бисфосфонаты
Первые три зарегистрированных случая остеонекроза челюсти, связанного с бисфосфонатами, были спонтанно сообщены в FDA хирургом-стоматологом в 2002 году, при этом токсичность была описана как потенциально поздняя токсичность химиотерапии. В 2003 и 2004 годах три челюстно-лицевых хирурга независимо друг от друга представили в FDA информацию о 104 онкологических пациентах с бисфосфонат-ассоциированным остеонекрозом челюсти, которые наблюдались в их клиниках в Калифорнии, Флориде и Нью-Йорке. Эти серии случаев были опубликованы в виде рецензируемых статей - две в Журнале челюстно-лицевой хирургии и одна в Журнале клинической онкологии . Впоследствии производители и FDA сообщали о многочисленных случаях возникновения этой побочной реакции на лекарство. К декабрю 2006 г. в FDA было зарегистрировано 3607 случаев заболевания людей с этой побочной реакцией, а изготовителю бисфосфонатов для внутривенного введения было сообщено о 2227 случаях.
Интернет-опрос Международного фонда миеломы включал 1203 респондента, 904 пациента с миеломой и 299 пациентов с раком груди, а по оценкам, через 36 месяцев остеонекроз челюсти был диагностирован у 10% из 211 пациентов, принимавших золедронат, и у 4% из 413 пациентов, принимавших золедронат. памидронат. Популяционное исследование, проведенное в Германии, выявило более 300 случаев остеонекроза челюсти, 97% из которых возникли у онкологических больных (на высоких дозах бисфосфонатов внутривенно) и 3 случая у 780 000 пациентов с остеопорозом с частотой 0,00038%. Время до события варьировалось от 23–39 месяцев до 42–46 месяцев при применении высоких доз бисфосфонатов внутривенно и перорально. Проспективное популяционное исследование Mavrokokki et al. . оценили частоту остеонекроза челюсти в 1,15% для внутривенных бисфосфонатов и 0,04% для пероральных бисфосфонатов. Большинство случаев (73%) были вызваны удалением зубов . Напротив, исследования безопасности, спонсируемые производителем, показали, что уровень остеонекроза челюсти, связанный с бисфосфонатами, был намного ниже.
Хотя большинство случаев остеопороза челюсти произошло у онкологических больных, получавших высокие дозы бисфосфонатов внутривенно, было зарегистрировано почти 800 случаев остеопороза или болезни Педжета у потребителей пероральных бисфосфонатов. По степени тяжести большинство случаев остеонекроза у пациентов, принимающих бисфосфонаты внутрь, относятся к стадии 1-2 и имеют тенденцию к разрешению при консервативных мерах, таких как полоскания хлоргексидином внутрь .
Из-за длительного встраивания бисфосфонатных препаратов в костные ткани риск BRONJ высок даже после прекращения приема лекарства в течение нескольких лет.
Было показано, что эта форма терапии предотвращает потерю минеральной плотности костной ткани (МПК) в результате снижения метаболизма костной ткани. Однако здоровье костей - это нечто большее, чем просто МПК. Следует учитывать множество других факторов.
В здоровой костной ткани существует гомеостаз между резорбцией кости и окостенением . Больная или поврежденная кость резорбируется через процесс, опосредованный остеокластами, в то время как остеобласты образуют новую кость, чтобы заменить ее, тем самым поддерживая здоровую плотность кости . Этот процесс обычно называют ремоделированием.
Однако остеопороз, по сути, является результатом отсутствия образования новой кости в сочетании с резорбцией кости при реактивной гиперемии, связанной с различными причинами и сопутствующими факторами, а бисфосфонаты вообще не устраняют эти факторы.
В 2011 году было выдвинуто предложение, учитывающее как снижение метаболизма костной ткани, так и инфекционные элементы предыдущих теорий. Он ссылается на нарушение функциональности пораженных макрофагов как доминирующий фактор в развитии ONJ.
В систематическом обзоре случаев остеональной челюсти, ассоциированной с бисфосфонатами, до 2006 г. был сделан вывод, что нижняя челюсть поражается чаще, чем верхняя челюсть (соотношение 2: 1), и 60% случаев предшествует стоматологическая хирургическая процедура. Согласно Ву, Хеллштейну и Кальмару, чрезмерное подавление метаболизма костной ткани, вероятно, является основным механизмом развития этой формы остеохондроза нижней челюсти, хотя могут присутствовать сопутствующие факторы (как обсуждается в других разделах этой статьи). Перед началом терапии бисфосфонатами у этих пациентов рекомендуется удалить все участки потенциальной инфекции челюсти, чтобы снизить необходимость последующей зубочелюстной хирургии. Степень риска остеонекроза у пациентов, принимающих пероральные бисфосфонаты, такие как алендронат (Fosamax), по поводу остеопороза не определена и требует тщательного наблюдения. Пациенты, принимающие дексаметазон и другие глюкокортикоиды, относятся к группе повышенного риска.
Матриксная металлопротеиназа 2 может быть геном-кандидатом для бисфосфонат-ассоциированного остеонекроза челюсти , поскольку это единственный известный ген, связанный с костными аномалиями и фибрилляцией предсердий, оба из которых являются побочными эффектами бисфосфонатов .
Патофизиология
Патогистологические изменения
Лица с ONJ могут иметь или некротическую кость или костный мозг , который медленно ущемленный или питательные вещества голодали. В кости с хронически плохим кровотоком развивается либо волокнистый костный мозг, поскольку волокна могут легче жить в местах, где не хватает питательных веществ, жирный мертвый жирный костный мозг (мокрая гниль), очень сухой, иногда кожистый костный мозг (сухая гниль) или полностью полый костный мозг. пространство ( остеокавитация ), что также характерно для остеохондроза. Нарушение кровотока возникает после костного инфаркта , когда в более мелких кровеносных сосудах губчатой костной ткани формируется сгусток крови.
В условиях ишемии задокументированы многочисленные патологические изменения в костном мозге и трабекулах губчатой кости полости рта. Микроскопически видны области «очевидной жировой дегенерации и / или некроза, часто с скоплением жира из разрушенных жировых клеток (масляные кисты) и с фиброзом костного мозга (ретикулярная жировая дегенерация)» . Эти изменения присутствуют даже в том случае, если «большинство костных трабекул кажутся на первый взгляд жизнеспособными, зрелыми и в остальном нормальными, но более внимательное рассмотрение демонстрирует очаговую потерю остеоцитов и различные микротрещины (расщепление по естественным плоскостям дробления). или асептический остеонекроз длинных костей, остеонекроз, вызванный кортикостероидами , и остеомиелит кессонной болезни (болезнь глубоководного дайвера) " .
В губчатой части головки бедренной кости нередко можно найти трабекулы с явно неповрежденными остеоцитами, которые кажутся «живыми», но больше не синтезируют коллаген . Это, по-видимому, согласуется с данными о губчатом веществе альвеолярного отростка .
Остеонекроз может поражать любую кость, но чаще всего поражаются бедра, колени и челюсти. Боль часто может быть сильной, особенно если поражены зубы и / или ветвь тройничного нерва , но многие пациенты не испытывают боли, по крайней мере, на ранних стадиях. Когда предполагается, что сильная лицевая боль вызвана остеонекрозом, иногда используется термин NICO, обозначающий вызывающий невралгию кавитационный остеонекроз , но это противоречиво и далеко не до конца понятно.
ONJ, даже в его легкой или незначительной форме, создает среду костного мозга, которая способствует росту бактерий. Поскольку у многих людей есть легкие инфекции зубов и десен, это, вероятно, является одним из основных механизмов, с помощью которых может ухудшиться проблема с кровотоком в костном мозге; любая местная инфекция / воспаление вызовет повышенное давление и образование тромбов в пораженной области. Никакие другие кости не имеют этого механизма как основного фактора риска остеонекроза. Из поражений ONJ было выращено множество бактерий . Обычно это те же микроорганизмы, что и при пародонтите или омертвевших зубах. Однако по специальному окрашиванию биопсийных тканей бактериальные элементы в большом количестве обнаруживаются редко. Таким образом, хотя остеохондроз не является в первую очередь инфекцией, во многих случаях имеется вторичная бактериальная инфекция с очень низким уровнем, а хронический негнойный остеомиелит может быть связан с остеонекрозом челюсти. Грибковые инфекции пораженной кости не представляют проблемы, но вирусные инфекции не изучались. Некоторые вирусы, такие как вирус оспы (который больше не существует в дикой природе), могут вызывать остеонекроз.
Влияние стойкой ишемии на костные клетки
Кортикальный слой кости хорошо васкуляризирован окружающими мягкими тканями, поэтому он менее подвержен ишемическому повреждению. Ракообразная кость с ее сетчатой структурой и пространствами, заполненными тканью костного мозга, более восприимчива к повреждению костными инфарктами, что приводит к гипоксии и преждевременному апоптозу клеток . Средняя продолжительность жизни остеоцитов составляет 15 лет в губчатом веществе кости и 25 лет в кортикальном слое кости. в то время как средняя продолжительность жизни остеокластов человека составляет от 2 до 6 недель, а средняя продолжительность жизни остеобластов составляет около 3 месяцев. В здоровой кости эти клетки постоянно замещаются дифференцировкой мезенхимальных стволовых клеток костного мозга (МСК). Однако как при нетравматическом остеонекрозе, так и при алкогольном остеонекрозе головки бедренной кости было продемонстрировано снижение способности мезенхимального ствола к дифференцировке в костные клетки, а измененная остеобластическая функция играет роль в ОН головки бедренной кости. Если эти результаты экстраполировать на ONJ, измененный потенциал дифференцировки мезенхимальных стволовых клеток костного мозга (MSC) в сочетании с измененной остеобластической активностью и преждевременной гибелью существующих костных клеток объяснит неудачные попытки восстановления, наблюдаемые в поврежденной ишемией губчатой костной ткани в ONJ. .
Скорость, с которой может произойти преждевременная гибель клеток, зависит от типа клеток, а также степени и продолжительности аноксии . Кроветворные клетки в костном мозге чувствительны к аноксии и умирают первыми после сокращения или прекращения кровоснабжения. В бескислородных условиях они обычно умирают в течение 12 часов. Экспериментальные данные свидетельствуют о том, что костные клетки, состоящие из остеоцитов, остеокластов и остеобластов, умирают в течение 12–48 часов, а жировые клетки костного мозга умирают в течение 120 часов. Отмирание кости не влияет на ее рентгенографическую непрозрачность или минеральную плотность. Некротизированная кость не подвергается резорбции; поэтому он кажется относительно более непрозрачным.
Попытки восстановить ишемически поврежденную кость обычно делятся на 2 фазы. Во-первых, когда мертвая кость упирается в живой костный мозг, капилляры и недифференцированные мезенхимные клетки прорастают в мертвые костные пространства, в то время как макрофаги разрушают мертвые клетки и остатки жира. Во-вторых, мезенхимальные клетки дифференцируются в остеобласты или фибробласты. При благоприятных условиях на поверхности мертвых губчатых трабекул образуются слои новой кости . Если эти слои достаточно утолщены, они могут снизить радиоплотность кости; следовательно, первым рентгенологическим свидетельством предшествующего остеонекроза может быть очаговый склероз, возникший в результате восстановления. При неблагоприятных условиях повторные попытки восстановления в ишемических условиях можно увидеть гистологически и характеризуются обширным расслоением или микротрещинами вдоль цементных линий, а также образованием чрезмерных цементных полос. Окончательный отказ механизмов восстановления из-за постоянных и повторяющихся ишемических событий проявляется в виде трабекулярных переломов, возникающих в мертвой кости при функциональной нагрузке. Позже следуют трещины и трещины, приводящие к структурному разрушению пораженной области (остеокавитация).
Диагностика
Классификация
| Оценка | Размер (диаметр *) |
|---|---|
| 1А | Одиночное поражение <0,5 см |
| 1B | Множественные поражения, самые большие <0,5 см |
| 2А | Одиночное поражение <1,0 см |
| 2B | Множественные поражения размером <1,0 см |
| 3А | Одиночное поражение, ≤2,0 см |
| 3B | Множественные поражения, самые большие ≤2,0 см |
| 4А | Одиночное поражение> 2,0 см |
| 4B | Множественные поражения, самые большие> 2,0 см |
| * Размер поражения измеряется как наибольший диаметр | |
| Оценка | Строгость |
|---|---|
| 1 | Бессимптомный |
| 2 | Незначительный |
| 3 | Умеренный |
| 4 | Тяжелая форма |
Остеонекроз челюсти классифицируется в зависимости от тяжести, количества и размера поражения. Остеонекрозу большей степени тяжести присваивается более высокая степень, бессимптомная остеонекроза нижней челюсти обозначается как степень 1, а тяжелая остеонекроза - как степень 4.
Уход
Лечение должно быть адаптировано к причине и тяжести болезненного процесса. При остеопорозе полости рта акцент должен быть сделан на хорошем усвоении питательных веществ и устранении метаболических отходов за счет здоровой функции желудочно-кишечного тракта, эффективном метаболизме токсических веществ в печени, таких как экзогенные эстрогены, эндогенный ацетальдегид и тяжелые металлы, сбалансированном питании, здоровом образе жизни, оценке факторов, связанных к потенциальным коагулопатиям и лечению заболеваний пародонта и других инфекций полости рта и зубов.
Клинические данные показали, что в случаях запущенного ишемического остеопороза полости рта и / или остеопороза челюсти, не связанных с бисфосфонатами, хирургическое удаление поврежденного костного мозга, обычно путем выскабливания и декортикации, устраняет проблему (и боль) у 74% пациентов с челюстью. участие. Могут потребоваться повторные операции, обычно меньшего размера, чем первая. Почти треть пациентов с челюстной костью будет нуждаться в хирургическом вмешательстве на одной или нескольких других частях челюсти, потому что заболевание очень часто проявляется множественными поражениями, то есть множественными участками в одних и тех же или подобных костях с нормальным костным мозгом между ними. Что касается тазобедренного сустава, по крайней мере, половина всех пациентов со временем заболеет и в противоположном тазобедренном суставе; этот узор встречается и на челюстях. Недавно было обнаружено, что некоторые пациенты с остеонекрозом реагируют только на антикоагулянтную терапию. Чем раньше будет поставлен диагноз, тем лучше прогноз. В настоящее время продолжаются исследования других нехирургических терапевтических методов, которые могут самостоятельно или в сочетании с хирургическим вмешательством улучшить прогноз и снизить заболеваемость остеонекрозом челюсти. Необходимо уделять больше внимания минимизации или устранению известных причин, в то время как дальнейшие исследования проводятся по хроническим ишемическим заболеваниям костей, таким как остеопороз полости рта и остеопороз нижней челюсти.
У пациентов с остеональной челюстью, ассоциированной с бисфосфонатами, ответ на хирургическое лечение обычно плохой. Консервативная обработка некротизированной кости, обезболивание, борьба с инфекциями, использование антимикробных полосканий для полости рта и отмена бисфосфонатов предпочтительнее агрессивных хирургических мер для лечения этой формы остеохондроза. Хотя эффективное лечение поражений костей, связанных с бисфосфонатами, еще не установлено, и это вряд ли произойдет до тех пор, пока эта форма остеохондроза нижней челюсти не будет лучше изучена, были клинические сообщения о некотором улучшении после 6 месяцев или более полного прекращения терапии бисфосфонатами. .
История
ONJ - не новое заболевание: около 1850 года формы «химического остеомиелита» возникли в результате воздействия загрязнителей окружающей среды, таких как свинец и белый фосфор, использовавшихся в ранних (небезопасных) матчах ( Phossy jaw ), а также от популярных лекарств, содержащих ртуть. , мышьяк или висмут , сообщалось в литературе. Это заболевание, по-видимому, не часто возникало у людей с хорошим здоровьем десен и обычно сначала поражало нижнюю челюсть. Это было связано с локальной или генерализованной глубокой болью или болью, часто в нескольких участках челюстной кости. Зубы часто казались здоровыми, нагноения отсутствовали. Тем не менее, стоматолог часто начинал удалять один зуб за другим в области боли, часто с временным облегчением, но обычно без реального эффекта.
Сегодня все больше научных данных указывает на то, что этот болезненный процесс в губчатой кости и костном мозге вызывается костными инфарктами, опосредованными рядом местных и системных факторов. Инфаркт кости, а также повреждение более глубокой части губчатого вещества кости - коварный процесс. Это, конечно, не видно клинически, и обычные методы визуализации, такие как рентгенограммы, неэффективны для такого рода повреждений. "Важным и часто не до конца понятным принципом рентгенографии является степень разрушения кости, которая не обнаруживается обычными рентгенологическими процедурами; это было продемонстрировано многочисленными исследователями. Разрушение, ограниченное губчатой частью кости, не может быть обнаружено рентгенологически, поскольку появляются только при внутренней или внешней эрозии или разрушении коркового слоя кости ». Фактически нет рентгенологических данных, специфичных для инфаркта / остеонекроза кости. Инфаркт кости может имитировать множество патологий, включая стрессовые переломы, инфекции, воспаления, метаболические и неопластические процессы. Ограничения распространяются на все методы визуализации, включая простую рентгенографию , радионуклидные исследования, компьютерную томографию и магнитно-резонансную томографию (МРТ). Альвеолярный ультразвук со сквозным прохождением, основанный на количественном ультразвуковом исследовании (КУЗ) в сочетании с панорамной стоматологической рентгенографией ( ортопантомография ), полезен для оценки изменений плотности челюстной кости. Когда у практикующих врачей есть актуальное понимание процесса заболевания и хорошая история болезни сочетается с подробными клиническими данными, диагноз с помощью различных методов визуализации может быть установлен раньше у большинства пациентов.
В современной стоматологической профессии только недавно, когда были обнаружены тяжелые случаи, связанные с бисфосфонатами, проблема остеонекроза нижней челюсти привлекла внимание большинства стоматологов. В настоящее время основное внимание уделяется случаям, связанным с бисфосфонатами, которые иногда называют в просторечии «фосфорной челюстью», аналогичным ранее существовавшим профессиональным заболеванием. Однако фармацевтические производители бисфосфонатных препаратов, такие как Merck и Novartis, заявили, что ONJ у пациентов, принимающих этот класс препаратов, может быть связан с уже существующим состоянием, коагулопатией, анемией, инфекцией, применением кортикостероидов, алкоголизмом и другими состояниями. известно, что это связано с остеонекрозом челюсти при отсутствии терапии бисфосфонатами. Подразумевается, что бисфосфонаты не могут быть исходной причиной остеонекроза нижней челюсти и что задействованы другие уже существующие или сопутствующие системные и / или местные стоматологические факторы.
Поскольку ONJ был диагностирован у многих пациентов, которые не принимали бисфосфонаты, поэтому логично предположить, что бисфосфонаты не являются единственным фактором ONJ. Хотя чрезмерное подавление метаболизма костной ткани, по-видимому, играет важную роль в обострении процесса заболевания, другие факторы могут запускать и запускают патофизиологические механизмы, ответственные за ONJ. В случаях остеохондроза, не связанного с бисфосфонатами, в процесс заболевания вовлечены в основном губчатая часть кости и ее костный мозг. Первая стадия - это отек костного мозга, вызванный костным инфарктом, который, в свою очередь, модулируется многочисленными причинами, что приводит к миелофиброзу в результате гипоксии и постепенной потере плотности костной ткани, характерной для ишемического остеопороза. Дальнейшее ухудшение может быть вызвано дополнительными костными инфарктами, ведущими к аноксии и локализованным областям остеонекроза в остеопоротическом губчатом веществе кости. Вторичные явления, такие как зубная инфекция, введение местных анестетиков с вазоконстрикторами , такими как адреналин , и травма, могут добавить дополнительные осложнения к процессу заболевания, а хронический остеомиелит, не образующий гноя, также может быть связан с остеонекрозом челюсти.
Однако у пациентов, принимающих бисфосфонаты, часто поражается также кортикальный слой кости. Самопроизвольное обнажение некротизированной костной ткани через мягкие ткани полости рта или после незаживающего обнажения кости после стандартной стоматологической хирургии, характеристики этой формы остеохондроза нижней челюсти, могут быть результатом поздней диагностики болезненного процесса, который был замаскирован чрезмерным подавлением остеокластических клеток. активность, позволяющая уже существующим факторам еще больше усугубить повреждение костей.
использованная литература
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |

