Восходящий холангит - Ascending cholangitis
| Восходящий холангит | |
|---|---|
| Другие названия | острый холангит, холангит |
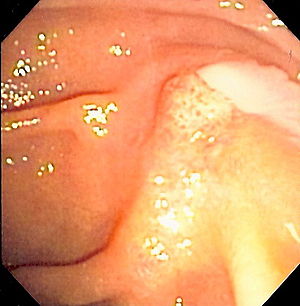 | |
| Изображение дуоденоскопии гноя, выходящего из ампулы Фатера , свидетельствующее о холангите | |
| Специальность |
Гастроэнтерология |
| Симптомы | желтуха , жар и боли в животе |
Восходящий холангит , также известный как острый холангит или просто холангит , является воспаление в желчных протоков (холангит), как правило , вызваны бактериями , восходящих от его соединения с двенадцатиперстной кишки (первая часть тонкой кишки ). Это обычно происходит, если желчный проток уже частично закупорен желчными камнями .
Холангит может быть опасным для жизни и считается неотложной медицинской помощью . Характерные симптомы включают изменение цвета кожи или белков глаз на желтый , лихорадку , боль в животе и, в тяжелых случаях, низкое артериальное давление и спутанность сознания . Первоначальное лечение заключается в внутривенном введении жидкостей и антибиотиках , но часто существует основная проблема (например, камни в желчном пузыре или сужение желчного протока), для решения которой могут потребоваться дополнительные тесты и лечение, обычно в форме эндоскопии для снятия обструкции желчного протока . Слово происходит от греческого chol -, желчь + ang -, сосуд + - itis , воспаление .
Признаки и симптомы
Люди с холангит, жалуются на боль в животе (особенно в правом верхнем квадранте из брюшной полости ), лихорадки , суровостей (неконтролируемые встряхивания) и чувства беспокойства ( недомогание ). Некоторые могут сообщать о желтухе (пожелтение кожи и белков глаз).
Результаты физикального обследования обычно включают желтуху и болезненность в правом подреберье. Триада Шарко - это набор из трех общих признаков холангита: боли в животе, желтуха и лихорадка. В прошлом предполагалось, что это присутствует в 50–70% случаев, хотя в последнее время сообщалось о частоте 15–20%. Пентада Рейнольдса включает результаты триады Шарко с наличием септического шока и спутанности сознания . Эта комбинация симптомов указывает на ухудшение состояния и развитие сепсиса и встречается еще реже.
У пожилых проявление может быть нетипичным; они могут непосредственно разрушиться из-за сепсиса, не проявляя предварительно характерных черт. У пациентов с постоянным стентом в желчном протоке ( см. Ниже ) желтуха может не развиться.
Причины
Обструкция желчных протоков, которая обычно присутствует при остром холангите, обычно возникает из-за камней в желчном пузыре . Однако 10–30% случаев связаны с другими причинами, такими как доброкачественное стягивание (сужение желчного протока без подлежащей опухоли), послеоперационное повреждение или изменение структуры желчных протоков, такое как сужение в месте анастомоза ( хирургическое соединение), различные опухоли ( рак желчного протока , рак желчного пузыря , рак ампулы Фатера , рак поджелудочной железы , рак двенадцатиперстной кишки ), анаэробные организмы, такие как Clostridium и Bacteroides (особенно у пожилых людей и тех, кто ранее перенес хирургия желчевыводящей системы ).
Паразиты, которые могут инфицировать печень и желчные протоки, могут вызывать холангит; к ним относятся круглые черви Ascaris lumbricoides и печеночные двуустки Clonorchis sinensis , Opisthorchis viverrini и Opisthorchis felineus . Известно, что у людей со СПИДом большое количество условно-патогенных микроорганизмов вызывают холангиопатию СПИДа , но риск быстро снизился с момента внедрения эффективных методов лечения СПИДа . Холангит также может осложнять медицинские процедуры с участием желчного протока, особенно ERCP. Чтобы предотвратить это, рекомендуется, чтобы пациенты, проходящие ERCP по любым показаниям, получали профилактические (профилактические) антибиотики.
Наличие постоянного билиарного стента (например, при раке поджелудочной железы) немного увеличивает риск холангита, но стенты этого типа часто необходимы для сохранения проходимости желчного протока под внешним давлением.
Патогенез
Желчь вырабатывается печенью, и служит для устранения холестерина и билирубина из организма, а также эмульгаторы из жиров , чтобы сделать их более растворимыми в воде и помощи в их пищеварении. Желчь образуется в печени гепатоцитами (клетками печени) и выводится в общий печеночный проток . Часть желчи накапливается в желчном пузыре из-за противодавления (оказываемого сфинктером Одди ) и может выделяться во время пищеварения. Желчный пузырь также концентрирует желчь, поглощая из нее воду и растворенные соли. Вся желчь достигает двенадцатиперстной кишки (первой части тонкой кишки) через общий желчный проток и ампулу Фатера . Сфинктер Одди, расположенный на стыке ампулы Фатера и двенадцатиперстной кишки, представляет собой круговую мышцу, которая контролирует выброс желчи и секреции поджелудочной железы в пищеварительный тракт.
Желчное дерево обычно относительно свободно от бактерий из-за определенных защитных механизмов. Сфинктер Одди действует как механический барьер. Желчная система обычно имеет низкое давление ( от 8 до 12 CMH - O ) и позволяет желчь свободно проходить через. Непрерывный прямой поток желчи в протоке вымывает бактерии, если они есть, в двенадцатиперстную кишку и не позволяет развиться инфекции. Состав желчи - желчные соли и иммуноглобулин, секретируемые эпителием желчных протоков, также играют защитную роль.
Одно только бактериальное заражение при отсутствии обструкции обычно не приводит к холангиту. Однако повышенное давление в билиарной системе (выше 20 CMH 2 O) в результате обструкции в желчных протоках расширяет промежутки между клетками , выстилающим каналом, в результате чего бактериально загрязненной желчи в контакте с потоком крови. Это также отрицательно влияет на функцию клеток Купфера , которые представляют собой специализированные макрофагальные клетки, которые помогают предотвратить попадание бактерий в желчную систему. Наконец, повышенное давление желчных путей снижает выработку иммуноглобулинов IgA в желчи. Это приводит к бактериемии (бактерии в кровотоке) и вызывает синдром системной воспалительной реакции (SIRS), включающий лихорадку (часто с ознобом ), тахикардию , учащенное дыхание и повышенное количество лейкоцитов; ССВО при подозрении или подтвержденной инфекции называется сепсисом . Сама по себе обструкция желчных путей ставит в невыгодное положение иммунную систему и снижает ее способность бороться с инфекцией, нарушая функцию определенных клеток иммунной системы ( нейтрофильные гранулоциты ) и изменяя уровни иммунных гормонов ( цитокинов ).
При восходящем холангите предполагается, что микроорганизмы мигрируют назад по желчным протокам в результате частичной обструкции и снижения функции сфинктера Одди. Другие теории о происхождении бактерий, например, о происхождении через воротную вену или трансмиграцию из толстой кишки , считаются менее вероятными.
Диагностика
Анализы крови
Обычные анализы крови показывают признаки острого воспаления (поднятых клетки белой крови подсчета и повышенного С-реактивного белок уровня), а также, как правило , аномальные функции печени тестов (LFTs). В большинстве случаев LFT будут соответствовать обструкции: повышенный билирубин , щелочная фосфатаза и γ-глутамилтранспептидаза . Однако на ранних стадиях давление на клетки печени может быть основным признаком, и тесты будут напоминать тесты при гепатите с повышением уровня аланинтрансаминазы и аспартаттрансаминазы .
Посев крови часто выполняется людям с лихорадкой и признаками острой инфекции. Эти бактерии вызывают инфекцию в 36% случаев, обычно через 24–48 часов инкубации. Желчь также может быть отправлена на посев во время ЭРХПГ (см. Ниже). Наиболее частыми бактериями, вызывающими восходящий холангит, являются грамотрицательные палочки : Escherichia coli (25–50%), Klebsiella (15–20%) и Enterobacter (5–10%). Из грамположительных кокков , Enterococcus вызывает 10-20%.
Медицинская визуализация

Учитывая, что восходящий холангит обычно возникает на фоне обструкции желчных протоков, можно использовать различные формы медицинской визуализации для определения места и характера этой обструкции. Первым исследованием обычно является УЗИ , так как оно наиболее доступное. Ультразвук может показать расширение желчного протока и выявить 38% камней желчных протоков; он относительно плохо распознает камни дальше по желчному протоку. Ультразвук может помочь отличить холангит от холецистита (воспаления желчного пузыря), который имеет симптомы, аналогичные холангиту, но по-разному проявляется на УЗИ. Лучшим тестом является магнитно-резонансная холангиопанкреатография (MRCP), при которой используется магнитно-резонансная томография (MRI); это имеет сопоставимую чувствительность к ERCP. Однако более мелкие камни все же могут быть пропущены при MRCP в зависимости от качества помещений больницы.
Золотым стандарт тест для билиарной обструкции по - прежнему эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Это включает использование эндоскопии (прохождение трубки через рот в пищевод , желудок и оттуда в двенадцатиперстную кишку ) для введения небольшой канюли в желчный проток. В этот момент вводится рентгеноконтраст, чтобы затемнить проток, и делается рентген , чтобы получить визуальное представление о желчевыводящей системе. На эндоскопическом изображении ампулы иногда можно увидеть выпуклую ампулу от ретинированного желчного камня в общем желчном протоке или явное вытеснение гноя из устья общего желчного протока. На рентгеновских изображениях (известных как холангиограммы ) камни в желчном пузыре видны в виде непрозрачных участков в контуре протока. В диагностических целях ERCP в настоящее время обычно заменяется MRCP. ЭРХПГ используется только в качестве первой линии у пациентов в критическом состоянии, у которых отсрочка проведения диагностических тестов неприемлема; однако, если показатель подозрения на холангит высок, обычно проводится ЭРХПГ, чтобы добиться дренирования закупоренного общего желчного протока.
Если подозреваются другие причины, а не камни в желчном пузыре (например, опухоль ), могут быть выполнены компьютерная томография и эндоскопическое ультразвуковое исследование (EUS), чтобы определить природу препятствия. EUS может использоваться для получения биопсии (образца ткани) подозрительных образований. EUS может также заменить диагностическую ERCP при каменной болезни, хотя это зависит от местной доступности.
лечение
Жидкости и антибиотики
При холангите требуется госпитализация. Вводятся внутривенные жидкости , особенно если артериальное давление низкое, и назначаются антибиотики . Эмпирическое лечение с антибиотиками широкого спектра действия , как правило , необходимо , до тех пор, пока не будет достоверно известно , какой патоген является причиной инфекции, и к которому антибиотики она чувствительна. Комбинации пенициллинов и аминогликозидов широко используются, хотя было показано , что ципрофлоксацин в большинстве случаев эффективен и может быть предпочтительнее аминогликозидов из-за меньшего количества побочных эффектов. Метронидазол часто добавляют для лечения анаэробных патогенов, особенно у тех, кто очень болен или подвержен риску анаэробных инфекций. Прием антибиотиков продолжается 7–10 дней. Лекарства, повышающие артериальное давление ( вазопрессоры ), также могут потребоваться для борьбы с низким артериальным давлением.
Эндоскопия
Окончательное лечение холангита - устранение основной обструкции желчных путей. Обычно это откладывается до 24–48 часов после госпитализации, когда состояние пациента стабилизируется и наблюдается некоторое улучшение после приема антибиотиков, но может потребоваться экстренная помощь в случае продолжающегося ухудшения состояния, несмотря на адекватное лечение, или если антибиотики неэффективны для снижения признаки заражения (что бывает в 15% случаев).
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) - наиболее распространенный метод разблокирования желчного протока. Это включает в себя эндоскопию ( введение оптоволоконной трубки через желудок в двенадцатиперстную кишку), идентификацию ампулы Фатера и введение небольшой трубки в желчный проток. Сфинктеротомия (рассечение сфинктера Одди) обычно выполняется, чтобы облегчить отток желчи из протока и позволить ввести инструменты для извлечения камней из желчного пузыря, которые закупоривают общий желчный проток ; в качестве альтернативы или дополнительно отверстие общего желчного протока можно расширить с помощью баллона. Камни можно удалить либо прямым отсасыванием, либо с помощью различных инструментов, в том числе баллонов и корзин для трала желчного протока с целью втягивания камней в двенадцатиперстную кишку. Препятствия, вызванные более крупными камнями, могут потребовать использования инструмента, известного как механический литотриптор , чтобы раздавить камень перед удалением. С блокировкой камней, которые слишком велики для того, чтобы их можно было удалить или сломать механически с помощью ERCP, можно справиться с помощью экстракорпоральной ударно-волновой литотрипсии . В этой технике используются акустические ударные волны, вводимые вне тела для разрушения камней. Альтернативным методом удаления очень больших препятствующих камней является электрогидравлическая литотрипсия, когда ERCP вставляет небольшой эндоскоп, известный как холангиоскоп, для непосредственной визуализации камня. Зонд использует электричество для генерации ударных волн, которые разрушают препятствующий камень. В редких случаях для удаления камня требуется хирургическое исследование общего желчного протока (так называемая холедохотомия), которое может быть выполнено с помощью лапароскопии .
Суженные участки могут быть перекрыты стентом - полой трубкой, которая держит проток открытым. Съемные пластиковые стенты используются при неосложненной желчнокаменной болезни, в то время как постоянные саморасширяющиеся металлические стенты с более длительным сроком службы используются, если обструкция возникает из-за давления со стороны опухоли, такой как рак поджелудочной железы . Назобилиарный дренаж может остаться; это пластиковая трубка, которая проходит от желчного протока через желудок и нос и обеспечивает непрерывный отток желчи в приемный элемент. Он похож на назогастральный зонд , но проходит напрямую в общий желчный проток и позволяет проводить серийные рентгеновские холангиограммы для выявления улучшения обструкции. Решение о том, какое из вышеупомянутых методов лечения применять, обычно основывается на серьезности обструкции, результатах других визуализационных исследований и улучшении состояния пациента после лечения антибиотиками. Определенные виды лечения могут быть небезопасными при нарушении свертываемости крови , поскольку риск кровотечения (особенно из-за сфинктеротомии) увеличивается при использовании таких лекарств, как клопидогрель (который подавляет агрегацию тромбоцитов ), или если протромбиновое время значительно увеличивается. В течение длительного протромбинового времени можно вводить витамин К или свежезамороженную плазму для снижения риска кровотечения.
Чрескожный дренаж желчевыводящих путей
В случаях, когда человек слишком болен, чтобы переносить эндоскопию, или когда ретроградный эндоскопический доступ не позволяет получить доступ к обструкции, может быть выполнена чрескожная чреспеченочная холангиограмма (PTC) для оценки желчевыводящей системы для размещения чрескожного желчного дренажа (PBD). Это часто необходимо в случае проксимальной стриктуры или билиоэнтерального анастомоза (хирургическое соединение между желчным протоком и тонкой кишкой, такой как двенадцатиперстная кишка или тощая кишка ). Как только доступ через стриктуру получен, можно выполнить баллонную дилатацию и ввести камни в двенадцатиперстную кишку. Из-за возможных осложнений при установке чрескожного дренажа желчных путей и необходимости регулярного обслуживания дренажа, ретроградный доступ через ERCP остается терапией первой линии.
Холецистэктомия
Не все желчные камни, связанные с восходящим холангитом, на самом деле происходят из желчного пузыря, но холецистэктомия (хирургическое удаление желчного пузыря) обычно рекомендуется людям, которые лечились от холангита, вызванного желчнокаменной болезнью. Обычно это откладывается до тех пор, пока все симптомы не исчезнут и ERCP или MRCP не подтвердят, что желчный проток свободен от желчных камней. Те, кто не подвергается холецистэктомии, имеют повышенный риск рецидивирующей боли в желчных протоках, желтухи, дальнейших эпизодов холангита и необходимости дальнейшей ЭРХПГ или холецистостомии; риск смерти также значительно увеличивается.
Прогноз
Острый холангит сопряжен со значительным риском смерти, ведущей причиной которого является необратимый шок с полиорганной недостаточностью (возможное осложнение тяжелых инфекций). Улучшение диагностики и лечения привело к снижению смертности: до 1980 г. уровень смертности превышал 50%, а после 1980 г. он составлял 10–30%. Пациенты с признаками полиорганной недостаточности, скорее всего, умрут, если им не будет проведен ранний дренаж желчевыводящих путей и лечение системными антибиотиками. Другие причины смерти после тяжелого холангита включают сердечную недостаточность и пневмонию .
Факторы риска, указывающие на повышенный риск смерти, включают пожилой возраст, женский пол, цирроз печени в анамнезе , сужение желчных протоков вследствие рака , острое повреждение почек и наличие абсцессов печени . Осложнения после тяжелого холангита включают почечную недостаточность, дыхательную недостаточность (неспособность дыхательной системы насыщать кровь кислородом и / или выводить углекислый газ), нарушения сердечного ритма , раневую инфекцию, пневмонию , желудочно-кишечное кровотечение и ишемию миокарда (отсутствие притока крови к сердцу, приводящие к сердечным приступам ).
Эпидемиология
В западном мире около 15% всех людей имеют желчные камни в желчном пузыре, но большинство не подозревают об этом и не имеют никаких симптомов. В течение десяти лет 15–26% страдают от одного или нескольких эпизодов желчной колики (боли в животе из-за прохождения желчных камней через желчный проток в пищеварительный тракт), а у 2–3% разовьются осложнения непроходимости: острый панкреатит , холецистит или острый холангит. Распространенность желчнокаменной болезни увеличивается с возрастом и индексом массы тела (маркер ожирения ). Однако риск также увеличивается у тех, кто быстро теряет вес (например, после операции по снижению веса ) из-за изменений в составе желчи, которые делают ее склонной к образованию камней. У женщин камни в желчном пузыре встречаются немного чаще, чем у мужчин, а беременность еще больше увеличивает риск.
История
Доктору Жану-Мартену Шарко , работающему в больнице Сальпетриер в Париже, Франция, приписывают первые сообщения о холангите, а также о его одноименной триаде в 1877 году. Он назвал это состояние «печеночной лихорадкой» ( fièvre hépatique ). Доктор Бенедикт М. Рейнольдс, американский хирург, возродил интерес к этому заболеванию в своем отчете 1959 года вместе с коллегой доктором Эвереттом Л. Дарганом и сформулировал пентаду, которая носит его имя. Это состояние оставалось заболеванием, которое обычно лечили хирурги, с исследованием желчных протоков и удалением желчных камней, до появления ERCP в 1968 году. ERCP обычно выполняется специалистами по внутренней медицине или гастроэнтерологами. В 1992 году было показано, что ЭРХПГ в целом безопаснее хирургического вмешательства при восходящем холангите.
Смотрите также
- Первичный склерозирующий холангит ( аутоиммунное заболевание, приводящее к сужению желчных протоков)
- Панкреатит, связанный с желчнокаменной болезнью
Рекомендации
внешние ссылки
| Классификация | |
|---|---|
| Внешние ресурсы |
| У Схолии есть тематический профиль Восходящий холангит . |


