Острый лимфобластный лейкоз - Acute lymphoblastic leukemia
Острый лимфобластный лейкоз ( ALL ) представляет собой рак из лимфоидной линии из клеток крови , характеризующихся развитием большого количества незрелых лимфоцитов . Симптомы могут включать чувство усталости, бледность кожи, лихорадку , легкое кровотечение или кровоподтеки, увеличение лимфатических узлов или боль в костях. Как острый лейкоз , ОЛЛ быстро прогрессирует и, если его не лечить, обычно приводит к летальному исходу в течение недель или месяцев.
В большинстве случаев причина неизвестна. Генетические факторы риска могут включать синдром Дауна , синдром Ли-Фраумени или нейрофиброматоз 1 типа . Факторы экологического риска могут включать значительное облучение или предшествующую химиотерапию . Доказательства относительно электромагнитных полей или пестицидов неясны. Некоторые предполагают, что спусковым механизмом может быть аномальный иммунный ответ на обычную инфекцию . Основной механизм включает множественные генетические мутации, которые приводят к быстрому делению клеток . Избыточное количество незрелых лимфоцитов в костном мозге мешает производству новых эритроцитов , лейкоцитов и тромбоцитов . Диагноз обычно ставится на основании анализов крови и исследования костного мозга .
ОЛЛ обычно сначала лечат химиотерапией, направленной на достижение ремиссии . Затем следует дальнейшая химиотерапия, как правило, в течение нескольких лет. Лечение обычно также включает интратекальную химиотерапию, поскольку системная химиотерапия может иметь ограниченное проникновение в центральную нервную систему, а центральная нервная система является частым местом рецидива острого лимфобластного лейкоза.
Лечение также может включать лучевую терапию, если произошло распространение на мозг . Трансплантация стволовых клеток может использоваться, если заболевание рецидивирует после стандартного лечения. Дополнительные методы лечения, такие как Т-клеточная иммунотерапия химерного антигенного рецептора , используются и дополнительно изучаются.
ВСЕ затронуло около 876 000 человек во всем мире в 2015 году и привело к смерти около 111 000 человек. Чаще всего встречается у детей, особенно в возрасте от двух до пяти лет. В Соединенных Штатах это самая частая причина рака и смерти от рака среди детей. ALL примечателен тем, что был первым излеченным от диссеминированного рака . Выживаемость детей увеличилась с менее 10% в 1960-х годах до 90% в 2015 году. Выживаемость детей остается ниже для младенцев (50%) и взрослых (35%). По данным Национальной сети онкологической разведки (NCIN), обычно для людей с ОЛЛ: около 70 из 100 человек (70%) выживут после лейкемии в течение 5 или более лет после постановки диагноза.
Признаки и симптомы
Начальные симптомы могут быть неспецифическими, особенно у детей. Более 50% детей с лейкемией имели одну или несколько из пяти характеристик: печень, которую можно прощупать (64%), селезенку, которую можно почувствовать (61%), бледность лица (54%), лихорадку (53%) и синяки. (52%). Кроме того, заметными признаками могут быть рецидивирующие инфекции, чувство усталости, боль в руках или ногах и увеличение лимфатических узлов . Также часто присутствуют симптомы группы B , такие как лихорадка, ночная потливость и потеря веса.
Симптомы центральной нервной системы (ЦНС), такие как краниальные невропатии из-за инфильтрации менингеальной оболочки, выявляются менее чем у 10% взрослых и менее чем у 5% детей, особенно у зрелых В-клеточных ОЛЛ (лейкоз Беркитта) при поступлении.
Признаки и симптомы ОЛЛ различны и включают:
- Общая слабость и чувство усталости
- Анемия
- Головокружение
- Головная боль, рвота, вялость, ригидность шеи или паралич черепных нервов (поражение ЦНС)
- Частая или необъяснимая лихорадка и инфекция
- Потеря веса и / или потеря аппетита
- Чрезмерные и необъяснимые синяки
- Боль в костях, боль в суставах (вызванная распространением «бластных» клеток на поверхность кости или в сустав из полости костного мозга)
- Одышка
- Увеличенные лимфатические узлы, печень и / или селезенка
- Точечный отек (припухлость) нижних конечностей и / или живота
- Петехии - крошечные красные точки или морщинки на коже из-за низкого уровня тромбоцитов.
- Увеличение яичек
- Новообразование средостения
Причина
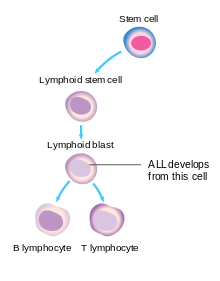
Раковой клеткой при ОЛЛ является лимфобласт. Нормальные лимфобласты развиваются в зрелые, борющиеся с инфекцией В-клетки или Т-клетки, также называемые лимфоцитами . Сигналы в организме контролируют количество лимфоцитов, поэтому не образуется ни слишком мало, ни слишком много. При ОЛЛ нарушается как нормальное развитие некоторых лимфоцитов, так и контроль количества лимфоидных клеток.
ALL возникает , когда один лимфобластный получает много мутаций в генах , которые влияют на клетки крови , развитие и распространение. В детском ОЛЛ этот процесс начинается с момента зачатия с наследования некоторых из этих генов. Эти гены, в свою очередь, увеличивают риск появления новых мутаций в развивающихся лимфоидных клетках. Некоторые генетические синдромы, например синдром Дауна , имеют такой же эффект. Факторы риска окружающей среды также необходимы, чтобы способствовать созданию достаточного количества генетических мутаций, чтобы вызвать заболевание. Доказательства роли окружающей среды наблюдаются в ОЛЛ в детстве среди близнецов, когда только 10–15% обоих генетически идентичных близнецов получают ОЛЛ. Поскольку у них одни и те же гены, разные воздействия окружающей среды объясняют, почему один из близнецов получает ОЛЛ, а другой - нет.
Младенческий ОЛЛ - это редкий вариант, который встречается у детей младше одного года. Перестройки гена KMT2A (ранее MLL ) наиболее распространены и происходят у эмбриона или плода до рождения. Эти перестройки приводят к увеличению экспрессии генов развития клеток крови за счет стимуляции транскрипции генов и эпигенетических изменений. В отличие от ОЛЛ в детстве, факторы окружающей среды не играют значительной роли. Помимо реаранжировки KMT2A , обычно обнаруживается только одна дополнительная мутация. Воздействие окружающей среды не требуется, чтобы способствовать возникновению новых мутаций.
Факторы риска
Генетика
Общие наследственные факторы риска включают мутации в ARID5B , CDKN2A / 2B , CEBPE , IKZF1 , GATA3 , PIP4K2A и, реже, TP53 . Эти гены играют важную роль в клеточном развитии, пролиферации и дифференцировке. По отдельности большинство этих мутаций имеют низкий риск для ОЛЛ. Значительный риск заболевания возникает, когда человек наследует несколько из этих мутаций вместе.
Неравномерное распределение генетических факторов риска может помочь объяснить различия в уровне заболеваемости среди этнических групп. Например, мутация ARID5B менее распространена в этнических африканских популяциях.
Некоторые генетические синдромы также несут повышенный риск ОЛЛ. К ним относятся: синдром Дауна , анемия Фанкони , синдром Блума , болезнь брутона , тяжелый комбинированный иммунодефицит , синдром Shwachman-Даймонд , синдром Kostmann , нейрофиброматоз 1 -го типа , атаксия-телеангиэктазии , пароксизмальная ночная гемоглобинурия , и Ли-Фраумени синдром . Менее 5% случаев связаны с известным генетическим синдромом.
Редкие мутации в ETV6 и Pax5 связаны с семейной формой ОЛЛ с аутосомно - доминантных форм наследования .
Относящийся к окружающей среде
Воздействие окружающей среды, которое способствует возникновению ОЛЛ, является предметом споров и постоянных дебатов.
Высокий уровень радиационного облучения в результате ядерных осадков - известный фактор риска развития лейкемии. Доказательства того, что меньшее облучение, как при рентгенографии во время беременности, увеличивает риск заболевания, остаются неубедительными. Исследования, которые выявили связь между рентгеновскими снимками во время беременности и ОЛЛ, обнаружили лишь незначительное повышение риска. Воздействие сильного электромагнитного излучения от линий электропередачи также было связано с несколько повышенным риском ОЛЛ. Этот результат ставится под сомнение, поскольку неизвестен причинный механизм, связывающий электромагнитное излучение с раком.
Большой вес при рождении (более 4000 г или 8,8 фунта) также связан с небольшим повышенным риском. Механизм, связывающий высокую массу тела при рождении с ОЛЛ, также не известен.
Имеющиеся данные свидетельствуют о том, что вторичный лейкоз может развиться у людей, получавших определенные виды химиотерапии, такие как эпиподофиллотоксины и циклофосфамид .
Инфекции
Есть некоторые свидетельства того, что обычная инфекция, такая как грипп , может косвенно способствовать возникновению ОЛЛ. Гипотеза отсроченной инфекции утверждает, что ВСЕ является результатом аномального иммунного ответа на инфекцию у человека с генетическими факторами риска. Задержка развития иммунной системы из-за ограниченного воздействия болезни может привести к чрезмерному производству лимфоцитов и увеличению скорости мутаций во время болезни. Несколько исследований выявили более низкие показатели ОЛЛ среди детей, более подверженных заболеванию в раннем возрасте. У очень маленьких детей, посещающих детские сады, показатели ОЛЛ ниже. Данные многих других исследований, посвященных воздействию болезней и ОЛЛ, неубедительны. Некоторые исследователи связали гипотезу гигиены .
Механизм
Несколько характерных генетических изменений приводят к созданию лейкемического лимфобласта. Эти изменения включают хромосомные транслокации , внутрихромосомные перестройки , изменения количества хромосом в лейкозных клетках и дополнительные мутации в отдельных генах. Хромосомные транслокации включают перемещение большой области ДНК с одной хромосомы на другую. Этот шаг может привести к размещению гена из одной хромосомы, который способствует делению клетки, в более активно транскрибируемую область на другой хромосоме. В результате клетка делится чаще. Пример этого включает в себя транслокацию C-MYC , ген , который кодирует фактор транскрипции , что приводит к увеличению клеточного деления, рядом с иммуноглобулином тяжелой - или легкой цепи гена энхансеры , что приводит к увеличению C-MYC экспрессии и увеличение клеточного деления . Другие большие изменения в структуре хромосом могут привести к размещению двух генов непосредственно рядом друг с другом. Результатом является комбинация двух обычно отдельных белков в новый гибридный белок . Этот белок может иметь новую функцию, которая способствует развитию рака. Примеры этого включают ETV6 - runX1 слитый ген , который сочетает два фактора , которые способствуют развитию клеток крови и BCR - ABL1 слитого гена из филадельфийской хромосомы . BCR - ABL1 кодирует всегда активированную тирозинкиназу, которая вызывает частое деление клеток. Эти мутации приводят к более частому делению клетки даже в отсутствие факторов роста .
Другие генетические изменения В-клеточного ОЛЛ включают изменения количества хромосом в лейкозных клетках. Чаще происходит получение по крайней мере пяти дополнительных хромосом, называемое высокой гипердиплоидией. Реже теряются хромосомы, что называется гиподиплоидией , что связано с худшим прогнозом. Дополнительные общие генетические изменения в B-клеточном ОЛЛ включают ненаследуемые мутации PAX5 и IKZF1 . В Т-клетках ALL могут происходить перестройки LYL1 , TAL1 , TLX1 и TLX3 .
ВСЕ результаты, когда достаточно этих генетических изменений присутствует в одном лимфобласте. Например, в детском ОЛЛ транслокация одного слитного гена часто обнаруживается вместе с шестью-восемью другими генетическими изменениями, связанными с ОЛЛ. Первоначальный лейкозный лимфобласт копирует себя в чрезмерное количество новых лимфобластов, ни один из которых не может развиться в функционирующие лимфоциты. Эти лимфобласты накапливаются в костном мозге и могут распространяться на другие участки тела, такие как лимфатические узлы , средостение , селезенку , яички и мозг , что приводит к общим симптомам заболевания.
Диагностика
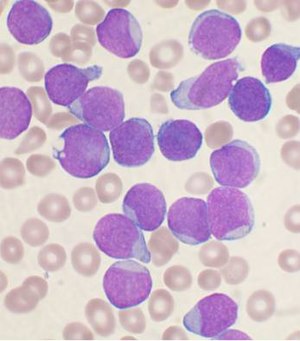
Диагностика ОЛЛ начинается с тщательного сбора анамнеза, медицинского осмотра , общего анализа крови и мазков крови. Хотя многие симптомы ОЛЛ можно найти при обычных заболеваниях, стойкие или необъяснимые симптомы вызывают подозрение на рак. Поскольку многие особенности истории болезни и обследования не относятся к ВСЕМУ, часто требуется дальнейшее тестирование. Большое количество лейкоцитов и лимфобластов в циркулирующей крови может вызывать подозрение на ОЛЛ, поскольку они указывают на быстрое производство лимфоидных клеток в костном мозге. Чем выше эти цифры, тем хуже прогноз. Хотя количество лейкоцитов при первичном обращении может значительно различаться, циркулирующие лимфобластные клетки видны в мазках периферической крови в большинстве случаев.
Биопсии костного мозга дает убедительное доказательство всего, как правило , с> 20% от всех клеток , являющихся лейкозных лимфобласты. Спинномозговая пункция (также известная как спинномозговая пункция) может определить , является ли позвоночник и мозг уже захвачены. Поражение головного мозга и спинного мозга может быть диагностировано либо путем подтверждения наличия лейкозных клеток при люмбальной пункции, либо с помощью клинических признаков лейкемии ЦНС, как описано выше. Лабораторные тесты, которые могут показать отклонения, включают анализ крови, функцию почек, электролиты и ферментные тесты печени.
Патологическое исследование, цитогенетика (в частности, наличие филадельфийской хромосомы ) и иммунофенотипирование позволяют установить, являются ли лейкемические клетки миелобластными (нейтрофилы, эозинофилы или базофилы) или лимфобластами ( В-лимфоциты или Т-лимфоциты ). Цитогенетическое тестирование образцов костного мозга может помочь классифицировать болезнь и предсказать, насколько агрессивным будет течение болезни. Различные мутации были связаны с более коротким или более длительным выживанием. Иммуногистохимическое исследование может выявить антигены TdT или CALLA на поверхности лейкозных клеток. TdT - это белок, экспрессирующийся на ранней стадии развития пре-Т- и пре-В-клеток, тогда как CALLA - это антиген, обнаруживаемый в 80% всех случаев, а также при «бластном кризисе» ХМЛ .
Медицинская визуализация (например, ультразвук или компьютерная томография ) может обнаружить вторжение в другие органы, обычно легкие , печень, селезенку, лимфатические узлы, мозг, почки и репродуктивные органы.
Иммунофенотипирование
Помимо клеточной морфологии и цитогенетики, иммунофенотипирование , лабораторный метод, используемый для идентификации белков, которые экспрессируются на их клеточной поверхности, является ключевым компонентом диагностики ОЛЛ. Предпочтительный метод иммунофенотипирования - проточная цитометрия . В злокачественных лимфобластах ALL экспрессия терминальной дезоксинуклеотидилтрансферазы (TdT) на поверхности клетки может помочь дифференцировать злокачественные лимфоциты от реактивных лимфоцитов , белых кровяных телец, которые нормально реагируют на инфекцию в организме. С другой стороны, миелопероксидаза (МПО), маркер миелоидного клона, обычно не экспрессируется. Поскольку B-клетки-предшественники и T-клетки-предшественники выглядят одинаково, иммунофенотипирование может помочь дифференцировать подтип ALL и уровень зрелости злокачественных лейкоцитов. Подтипы ALL, определяемые иммунофенотипом и стадиями созревания.
| В-клеточная линия | Т-клеточная линия |
|---|---|
| pre-pre-B ALL (про-B-ALL) | предшественник T- ALL |
| общий ВСЕ | зрелые Т-клетки ALL |
| pre-B ВСЕ | |
| зрелые В-клеточные ОЛЛ (лейкоз Беркитта - FAB L3) |
Обширная панель моноклональных антител к маркерам клеточной поверхности, особенно CD или кластеру маркеров дифференцировки, используется для классификации клеток по клонам. Ниже приведены иммунологические маркеры, связанные с В-клетками и Т-клетками ОЛЛ.
| Иммунологические маркеры | В-клеточная линия | Т-клеточная линия |
|---|---|---|
| В-клеточная линия | ||
| CD19, CD22, CD79a | + | - |
| CD10 | - или + (общий ВСЕ) | |
| цитоплазматический Ig | - или + (до B ALL) | |
| поверхность Ig | - или + (зрелые В-клетки ALL) | |
| TdT | + | + |
| Т-клеточная линия | ||
| CD2, CD3, CD4, CD5, CD7, CD8 | - | + |
| TdT | + | + |
Цитогенетика
Цитогенетический анализ показал разные пропорции и частоты генетических аномалий в случаях ОЛЛ в разных возрастных группах. Эта информация особенно важна для классификации и может частично объяснить различные прогнозы этих групп. Что касается генетического анализа, случаи можно стратифицировать по плоидности , количеству наборов хромосом в клетке и конкретным генетическим аномалиям, таким как транслокации . Гипердиплоидные клетки определяются как клетки с более чем 50 хромосомами, в то время как гиподиплоидные клетки определяются как клетки с менее чем 44 хромосомами. Гипердиплоидные случаи, как правило, имеют хороший прогноз, а гиподиплоидные - нет. Например, наиболее распространенной специфической аномалией детского B-ALL является транслокация t (12; 21) ETV6 - RUNX1 , при которой ген RUNX1 , кодирующий белок, участвующий в транскрипционном контроле гемопоэза , транслоцируется и репрессируется ETV6. - слитый белок RUNX1 .
Ниже представлена таблица с частотами некоторых цитогенетических транслокаций и молекулярно-генетических аномалий при ОЛЛ.
| Цитогенетическая транслокация | Молекулярно-генетическая аномалия | % |
|---|---|---|
| загадочный t (12; 21) | TEL - AML1 слияние | 25,4% |
| т (1; 19) (q23; p13) | E2A - объединение АТС ( PBX1 ) | 4,8% |
| т (9; 22) (q34; q11) | BCR-ABL слияние (P185) | 1,6% |
| т (4; 11) (q21; q23) | MLL - AF4 слияние | 1,6% |
| т (8; 14) (q24; q32) | IGH - слияние MYC | |
| т (11; 14) (p13; q11) | TCR - слияние RBTN2 |
Классификация
Французско-американско-британский
Исторически до 2008 года ОЛЛ была классифицирована морфологически с использованием французско-американо-британской системы (FAB), которая во многом полагалась на морфологическую оценку. Система FAB учитывает информацию о размере, цитоплазме , ядрышках , базофилии (цвет цитоплазмы) и вакуолизации (пузырьковидные свойства).
| Подтип FAB | Тип ячейки | Характеристики | Комментарии |
|---|---|---|---|
| ВСЕ - L1 | Т-лимфоциты или пре-В-клетки | Мелкие и однородные (однородные) клетки | |
| ВСЕ - L2 | Т-лимфоциты или пре-В-клетки | Крупные и неоднородные (разнообразные) клетки | |
| ВСЕ - L3 | В клетка | Большие и разнообразные клетки с вакуолями | Зрелый В-клеточный ОЛЛ также называют лейкемией Беркитта. Обычно плохой прогноз при стандартной терапии |
Хотя некоторые клиницисты все еще используют схему FAB для описания внешнего вида опухолевых клеток, от этой классификации отказались из-за ее ограниченного влияния на выбор лечения и прогностическую ценность.
Всемирная организация здравоохранения
В 2008 году Всемирная организация здравоохранения разработала классификацию острого лимфобластного лейкоза в попытке создать систему классификации, которая была бы более клинически актуальной и могла бы давать значимые прогностические и лечебные решения. Эта система распознала различия в генетических, иммунофенотипных , молекулярных и морфологических особенностях, обнаруженные с помощью тестов цитогенетической и молекулярной диагностики . Этот подтип помогает определить прогноз и наиболее подходящее лечение для каждого конкретного случая ОЛЛ.
Подтипы ВОЗ, относящиеся ко ВСЕМ:
- В-лимфобластный лейкоз / лимфома
- Не указано иное (БДУ)
- с рецидивирующими генетическими аномалиями
- с t (9; 22) (q34.1; q11.2); BCR-ABL1
- с t (v; 11q23.3); КМТ2А переставил
- с t (12; 21) (p13.2; q22.1); ETV6-RUNX1
- с t (5; 14) (q31.1; q32.3) IL3-IGH
- с t (1; 19) (q23; p13.3); TCF3-PBX1
- с гипердиплоидией
- с гиподиплоидией
- Т-лимфобластный лейкоз / лимфома
- Острые лейкозы неоднозначного происхождения
- Острый недифференцированный лейкоз
- Смешанный фенотип острого лейкоза (MPAL) с t (9; 22) (q34.1; q11.2); BCR-ABL1
- MPAL с t (v; 11q23.3); КМТ2А переставил
- MPAL, B / миелоид, БДУ
- MPAL, T / миелоид, БДУ
Уход
Цель лечения - вызвать длительную ремиссию , определяемую как отсутствие обнаруживаемых раковых клеток в организме (обычно менее 5% бластных клеток в костном мозге).
За последние несколько десятилетий были предприняты шаги по повышению эффективности схем лечения, что привело к увеличению выживаемости. Возможные методы лечения острого лейкоза включают химиотерапию , стероиды , лучевую терапию , интенсивное комбинированное лечение (включая трансплантацию костного мозга или стволовых клеток ), таргетную терапию и / или факторы роста.
Химиотерапия
Химиотерапия - это начальное лечение выбора, и большинство людей с ОЛЛ получают комбинацию лекарств. Вариантов хирургического вмешательства нет из-за того, что злокачественные клетки широко распространены по всему телу . Как правило, цитотоксическая химиотерапия для ОЛЛ сочетает в себе несколько противолейкозных препаратов, адаптированных для каждого человека. Химиотерапия при ОЛЛ состоит из трех фаз: индукции ремиссии, усиления и поддерживающей терапии.
| Фаза | Описание | Агенты |
|---|---|---|
| Индукция ремиссии | Цель:
После начала терапии необходимо внимательно следить за синдромом лизиса опухоли. Мониторинг первоначального ответа на лечение важен, поскольку неспособность показать клиренс крови или бластов костного мозга в течение первых 2 недель терапии ассоциируется с более высоким риском рецидива.
Начать профилактику ЦНС и назначить интратекальную химиотерапию через резервуар Оммайя или несколько люмбальных проколов. |
Комбинация:
Профилактика центральной нервной системы может быть достигнута с помощью:
При ОЛЛ с положительным результатом по хромосомам в Филадельфии интенсивность начального индукционного лечения может быть меньше, чем обычно. |
| Консолидация / интенсификация | Используйте высокие дозы химиотерапии, чтобы еще больше снизить опухолевую нагрузку. | Типичные протоколы используют следующие блоки в виде блоков (от 1 до 3 блоков в зависимости от категории риска человека) в различных комбинациях нескольких препаратов:
Рецидив центральной нервной системы лечится интратекальным введением гидрокортизона , метотрексата и цитарабина. |
| Поддерживающая терапия | Убейте все остаточные клетки, которые не были убиты схемами индукции и усиления ремиссии.
|
Типичный протокол включает:
|
Из-за наличия поражения ЦНС у 10–40% взрослых с ОЛЛ на момент постановки диагноза, большинство медработников начинают профилактику и лечение центральной нервной системы (ЦНС) во время фазы индукции и продолжают их в течение периода консолидации / усиления.
Схемы химиотерапии для взрослых имитируют схемы химиотерапии для детей при ОЛЛ; однако связаны с более высоким риском рецидива заболевания при применении только химиотерапии. Следует знать, что 2 подтипа ОЛЛ (В-клеточный ОЛЛ и Т-клеточный ОЛЛ) требуют особого внимания при выборе подходящей схемы лечения для взрослых с ОЛЛ. В-клеточный ОЛЛ часто связан с цитогенетическими аномалиями (в частности, t (8; 14), t (2; 8) и t (8; 22)), которые требуют агрессивной терапии, состоящей из кратких высокоинтенсивных режимов. Т-клеточный ALL больше всего реагирует на агенты, содержащие циклофосфамид.
Поскольку режимы химиотерапии могут быть интенсивными и продолжительными, многим людям вводят внутривенный катетер в крупную вену (называемый центральным венозным катетером или линией Хикмана ) или портакат , обычно размещаемый рядом с ключицей , для снижения риска инфицирования и снижения риска заражения. длительная жизнеспособность устройства. Мужчины обычно проходят более длительный курс лечения, чем женщины, поскольку яички могут выступать в качестве резервуара для рака.
Радиационная терапия
Лучевая терапия (или лучевая терапия) используется на болезненных участках костей , при тяжелом бремени болезни или как часть подготовки к трансплантации костного мозга (облучение всего тела). В прошлом врачи обычно использовали излучение в форме облучения всего мозга для профилактики центральной нервной системы, чтобы предотвратить возникновение и / или рецидив лейкемии в головном мозге. Недавние исследования показали, что химиотерапия ЦНС дает такие же благоприятные результаты, но с меньшим количеством побочных эффектов со стороны развития. В результате использование излучения всего мозга стало более ограниченным. Большинство специалистов по лейкемии взрослых отказались от использования лучевой терапии для профилактики ЦНС, вместо этого применяя интратекальную химиотерапию.
Биологическая терапия
Выбор биологических мишеней на основе их комбинаторных эффектов на лейкозные лимфобласты может привести к клиническим испытаниям для улучшения эффектов лечения ОЛЛ. Ингибиторы тирозинкиназы (TKI), такие как иматиниб , часто включаются в план лечения людей с Bcr-Abl1 + (Ph +) ALL. Однако этот подтип ОЛЛ часто устойчив к комбинации химиотерапии и ИТК, и в случае рецидива часто рекомендуется трансплантация аллогенных стволовых клеток.
Иммунотерапия
Химерные антигенные рецепторы (CAR) были разработаны в качестве многообещающей иммунотерапии для ОЛЛ. В этой технологии используется одноцепочечный вариабельный фрагмент (scFv), предназначенный для распознавания маркера клеточной поверхности CD19 в качестве метода лечения ОЛЛ.
CD19 - это молекула, обнаруженная во всех B-клетках, и ее можно использовать как средство для распознавания потенциально злокачественной популяции B-клеток. В этой терапии мышей иммунизируют антигеном CD19 и вырабатывают антитела к CD19. Гибридомы, полученные из клеток селезенки мыши, слитых с линией клеток миеломы, могут быть разработаны в качестве источника кДНК, кодирующей специфическое антитело к CD19. КДНК секвенируют, и последовательности, кодирующие вариабельные тяжелые и вариабельные легкие цепи этих антител, клонируют вместе с использованием небольшого пептидного линкера. Эта результирующая последовательность кодирует scFv. Его можно клонировать в трансген , кодирующий то, что станет эндодоменом CAR. Различное расположение субъединиц служит эндодоменом, но обычно они состоят из шарнирной области, которая прикрепляется к scFv, трансмембранной области, внутриклеточной области костимулирующей молекулы, такой как CD28 , и внутриклеточного домена CD3- zeta, содержащего повторы ITAM . Часто включаются и другие последовательности: 4-1bb и OX40 . Конечная последовательность трансгена, содержащая последовательности scFv и эндодомена, затем вставляется в иммунные эффекторные клетки, полученные от человека и размноженные in vitro . В испытаниях это был тип Т-лимфоцитов, обладающий цитотоксичностью .
Вставка ДНК в эффекторную клетку может осуществляться несколькими способами. Чаще всего это делается с помощью лентивируса , кодирующего трансген. Псевдотипные самоинактивирующиеся лентивирусы являются эффективным методом стабильной вставки желаемого трансгена в клетку-мишень. Другие методы включают электропорацию и трансфекцию , но их эффективность ограничена, поскольку экспрессия трансгена со временем снижается.
Затем модифицированные геном эффекторные клетки трансплантируются обратно человеку. Обычно этот процесс проводится в сочетании с режимом кондиционирования, таким как циклофосфамид , который, как было показано, усиливает эффекты введенных Т-клеток. Этот эффект был приписан созданию иммунологического пространства, в котором клетки заселяются. Результатом всего процесса является эффекторная клетка , обычно Т-клетка, которая может распознавать антиген опухолевой клетки способом, который не зависит от основного комплекса гистосовместимости и который может инициировать цитотоксический ответ.
В 2017 году tisagenlecleucel был одобрен FDA в качестве CAR-T- терапии для людей с острым B-клеточным лимфобластным лейкозом, которые не ответили должным образом на другие методы лечения или у которых возник рецидив. За 22 дня «препарат» подбирается индивидуально для каждого человека. Т-клетки, очищенные от каждого человека, модифицируются вирусом, который вставляет в их ДНК гены, кодирующие рецептор химерного антигена, который распознает лейкозные клетки.
Рецидив ВСЕ
Как правило, у людей, у которых после начального лечения наблюдается рецидив ОЛЛ, прогноз хуже, чем у тех, кто остается в полной ремиссии после индукционной терапии. Маловероятно, что рецидивирующий лейкоз положительно отреагирует на стандартную схему химиотерапии, которая применялась изначально, и вместо этого этих людей следует испытать на повторной химиотерапии с последующей аллогенной трансплантацией костного мозга . Эти люди с рецидивом также могут получать блинатумомаб , поскольку он показал увеличение показателей ремиссии и общей выживаемости без увеличения токсических эффектов.
Паллиативная радиация в низких дозах также может помочь уменьшить бремя опухоли внутри или за пределами центральной нервной системы и облегчить некоторые симптомы.
Недавно были получены доказательства и одобрение использования дазатиниба , ингибитора тирозинкиназы. Он показал эффективность у людей с Ph1-положительным и резистентным к иматинибу ОЛЛ, но необходимо провести дополнительные исследования для определения долгосрочной выживаемости и времени до рецидива.
Побочные эффекты
Химиотерапия или трансплантация стволовых клеток могут потребовать переливания тромбоцитов для предотвращения кровотечения. Более того, у пациентов, перенесших трансплантацию стволовых клеток, может развиться болезнь «трансплантат против хозяина» (GvHD). Было оценено, можно ли использовать мезенхимальные стромальные клетки для предотвращения GvHD. Данные о терапевтическом эффекте мезенхимальных стромальных клеток для лечения заболеваний «трансплантат против хозяина» после трансплантации стволовых клеток в отношении общей смертности и полного исчезновения хронических острых заболеваний «трансплантат против хозяина» весьма сомнительны. Мезенхимальные стромальные клетки могут практически не приводить к разнице в смертности от всех причин, рецидивах злокачественных заболеваний и частоте острых и хронических заболеваний «трансплантат против хозяина», если они используются в профилактических целях.
Поддерживающая терапия
Добавление физических упражнений к стандартному лечению взрослых пациентов с гематологическими злокачественными новообразованиями, такими как ОЛЛ, может практически не привести к разнице в смертности, качестве жизни и физическом функционировании. Эти упражнения могут немного уменьшить депрессию. Кроме того, аэробные упражнения, вероятно, уменьшают утомляемость. Доказательства очень неопределенны в отношении воздействия на тревожность и серьезных нежелательных явлений.
Генная терапия
Brexucabtagene autoleucel (Tecartus) был одобрен для лечения взрослых с рецидивирующим или рефрактерным острым лимфобластным лейкозом B-клеточного предшественника в октябре 2021 года.
Каждая доза brexucabtagene autoleucel - это индивидуальное лечение, созданное с использованием собственной иммунной системы реципиента для борьбы с лимфомой. Т-клетки реципиента , тип лейкоцитов, собираются и генетически модифицируются, чтобы включить новый ген, который облегчает нацеливание и уничтожение клеток лимфомы. Эти модифицированные Т-клетки затем вводятся обратно реципиенту.
Прогноз
До разработки схем химиотерапии и трансплантации гемопоэтических стволовых клеток средняя продолжительность жизни детей составляла 3 месяца, в основном из-за инфекции или кровотечения. С появлением химиотерапии прогноз лейкемии у детей значительно улучшился, и, по оценкам, у детей с ОЛЛ вероятность достижения успешной ремиссии через 4 недели после начала лечения составляет 95%. Пятилетняя выживаемость людей с ОЛЛ, получающих педиатрическую помощь в развитых странах, превышает 80%. Подсчитано, что 60–80% взрослых, проходящих индукционную химиотерапию, достигают полной ремиссии через 4 недели, а у людей старше 70 лет показатель излечения составляет 5%. Хаттер Дж. Дж. (Июнь 2010 г.). «Детский лейкоз». Педиатрия в обзоре . 31 (6): 234–41. DOI : 10.1542 / pir.31-6-234 . PMID 20516235 .</ref>
Тем не менее, существуют разные прогнозы для ОЛЛ среди людей в зависимости от множества факторов:
- Пол: женщины, как правило, живут лучше, чем мужчины.
- Этническая принадлежность: кавказцы более склонны к развитию острого лейкоза, чем афроамериканцы , азиаты или выходцы из Латинской Америки . Тем не менее, у них также, как правило, лучший прогноз, чем у неевропейцев.
- Возраст на момент постановки диагноза: дети в возрасте 1–10 лет с наибольшей вероятностью разовьются ОЛЛ и будут излечены от него. Заболевания у пожилых людей чаще возникают в результате хромосомных аномалий (например, филадельфийской хромосомы), которые затрудняют лечение и ухудшают прогноз. У пожилых людей также могут быть сопутствующие заболевания, которые еще больше затрудняют переносимость лечения ALL.
- Количество лейкоцитов при диагнозе более 30 000 (B-ALL) или 100 000 (T-ALL) связано с худшими исходами
- Рак, распространяющийся в центральную нервную систему ( головной или спинной мозг ), имеет худшие результаты.
- Морфологические, иммунологические и генетические подтипы
- Реакция человека на начальное лечение и более длительный период времени (более 4 недель), необходимый для достижения полной ремиссии
- Ранний рецидив ВСЕГО
- Минимальная остаточная болезнь
- Генетические нарушения , такие как синдром Дауна и другие хромосомные аномалии (аневоплоидия и транслокации)
| Фактор | Неблагоприятный | Благоприятный |
|---|---|---|
| Возраст | <2 или> 10 лет | 3–5 лет |
| Секс | Мужчина | женский |
| Гонка | Чернить | Кавказский |
| Органомегалия | Подарок | Отсутствующий |
| Новообразование средостения | Подарок | Отсутствующий |
| Участие CVS | Подарок | Отсутствующий |
| Количество лейкоцитов | B-ALL> 30 000 мм 3 T-ALL> 100 000 мм 3 | Низкий |
| Концентрация гемогблобина | > 10 г / дл | <10 г / дл |
| Тип ячейки | Не лимфоидный | Лимфоидный |
| Клеточная линия | Pre B клетка +
Т-ОЛЛ (дети) |
Ранняя Pre B клетка |
| Кариотип | Перемещение | Гипердиплоидия |
| Ответ на лечение | Медленный
> 1 недели на очистку бластов от крови |
Стремительный
<1 недели на очистку бластов от крови |
| Время до ремиссии | > 4 недель | <4 недель |
| Минимальная остаточная болезнь | Положительный результат в 3-6 месяцев | Отрицательно через 1 месяц (дети) или через 3 месяца (взрослые) |
Цитогенетика, изучение характерных больших изменений в хромосомах от раковых клеток , является важным показателем исхода. Некоторые цитогенетические подтипы имеют худший прогноз, чем другие. Это включает:
- Пациенты с t (9,22) -положительным ОЛЛ (30% случаев ОЛЛ у взрослых) и другими лейкозами с перегруппировкой Bcr-abl имеют более неблагоприятный прогноз, но показатели выживаемости могут возрасти при лечении, состоящем из химиотерапии и Bcr-abl. Ингибиторы тирозинкиназы.
- Транслокация между хромосомами 4 и 11 происходит примерно в 4% случаев и наиболее часто встречается у детей младше 12 месяцев.
| Цитогенетическое изменение | Категория риска |
|---|---|
| Филадельфийская хромосома | Неблагоприятный прогноз |
| т (4; 11) (q21; q23) | Неблагоприятный прогноз |
| т (8; 14) (q24.1; q32) | Неблагоприятный прогноз |
| Сложный кариотип (более четырех аномалий) | Неблагоприятный прогноз |
| Низкая гиподиплоидия или близкая триплоидия | Неблагоприятный прогноз |
| Делеция хромосомы 7 | Неблагоприятный прогноз |
| Трисомия 8 | Неблагоприятный прогноз |
| Высокая гипердиплоидия (трисомия 4, 10, 17) | Хороший прогноз |
| дель (9п) | Хороший прогноз |
- Гипердиплоидия (> 50 хромосом) и t (12; 21) являются хорошими прогностическими факторами и также составляют 50% случаев ОЛЛ у детей.
| Прогноз | Цитогенетические данные |
|---|---|
| Благоприятный | Гипердиплоидия> 50; т (12; 21) |
| Средний | Гипердиплоидия 47–50; Нормальный (диплоидия); дель (6q); Перестройки 8q24 |
| Неблагоприятный | Гиподиплоидия - близкая гаплоидия; Близкая тетраплоидия; дель (17п); т (9; 22); т (11q23) |
Считается, что неклассифицированный ОЛЛ имеет промежуточный риск прогноза, где-то посередине между хорошими и плохими категориями риска.
Эпидемиология
ВСЕ затронули около 876 000 человек и привели к 111 000 смертей во всем мире в 2015 году. Заболевание встречается как у детей, так и у взрослых, причем самые высокие показатели наблюдаются в возрасте от трех до семи лет. Около 75% случаев возникают в возрасте до 6 лет с вторичным повышением после 40 лет. По оценкам, им страдает 1 из 1500 детей.
Учитывая широкий возрастной состав пострадавших, ВСЕ новые случаи встречаются примерно у 1,7 на 100 000 человек в год. ОЛЛ представляет собой примерно 20% взрослых и 80% лейкозов у детей, что делает его наиболее распространенным видом рака у детей. Хотя у 80–90% детей будет долгосрочный полный ответ на лечение, оно остается основной причиной смерти детей от рака. 85% случаев относятся к линии B-клеток и имеют равное количество случаев как у мужчин, так и у женщин. Остальные 15% клонов Т-клеток имеют преобладание мужчин.
В глобальном масштабе ОЛЛ чаще встречается у кавказцев, выходцев из Латинской Америки и Латинской Америки, чем у африканцев. В США ОЛЛ чаще встречается у детей кавказского (36 случаев / миллион) и латиноамериканского происхождения (41 случай / миллион) по сравнению с детьми африканского (15 случаев / миллион) происхождения.
Беременность
Лейкемия редко бывает связана с беременностью, поражая только 1 из 10 000 беременных. Лечение лейкемии у беременных зависит в первую очередь от типа лейкемии. Острые лейкозы обычно требуют быстрого и агрессивного лечения, несмотря на значительный риск потери беременности и врожденных дефектов , особенно если химиотерапия проводится в течение первого триместра, чувствительного к развитию .
использованная литература
внешние ссылки
- Острый лимфоцитарный лейкоз в Американском онкологическом обществе
- Детское лечение ALL в Национальном институте рака
| Классификация | |
|---|---|
| Внешние ресурсы |