Туберкулез -Tuberculosis
| Туберкулез | |
|---|---|
| Другие имена | Чахотка, легочная чахотка, чахотка, большая белая чума |
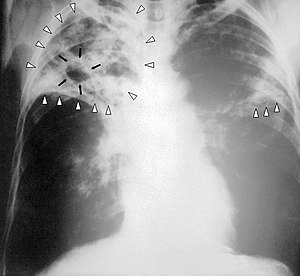 | |
| Рентгенограмма органов грудной клетки человека с запущенным туберкулезом: белыми стрелками отмечена инфекция в обоих легких, черными стрелками отмечено образование каверн. | |
| Специальность | Инфекционные болезни , пульмонология |
| Симптомы | Хронический кашель , лихорадка , кашель с кровянистой слизью , потеря веса |
| Причины | Микобактерии туберкулеза |
| Факторы риска | Курение, ВИЧ/СПИД |
| Метод диагностики | CXR , посев , туберкулиновая кожная проба , QuantiFERON |
| Дифференциальный диагноз | Пневмония , гистоплазмоз , саркоидоз , кокцидиоидомикоз |
| Профилактика | Скрининг лиц с высоким риском, лечение инфицированных, вакцинация бациллой Кальметта-Герена (БЦЖ) |
| Уход | Антибиотики |
| Частота | 25% людей (латентный туберкулез) |
| Летальные исходы | 1,5 миллиона (2020) |
Туберкулез ( ТБ ) — инфекционное заболевание, обычно вызываемое бактериями Mycobacterium tuberculosis (MTB) . Туберкулез обычно поражает легкие , но может поражать и другие части тела. Большинство инфекций не проявляют симптомов, и в этом случае они известны как латентный туберкулез . Около 10% латентных инфекций переходят в активное заболевание, которое, если его не лечить, убивает около половины заболевших. Типичными симптомами активного туберкулеза являются хронический кашель с кровянистой слизью , лихорадка , ночная потливость и потеря веса . Исторически это называлось чахоткой из-за потери веса, связанной с болезнью. Инфекция других органов может вызывать широкий спектр симптомов.
Туберкулез передается от одного человека к другому по воздуху , когда люди с активным туберкулезом в легких кашляют, плюются, говорят или чихают . Люди с латентным туберкулезом не распространяют болезнь. Активная инфекция чаще встречается у людей с ВИЧ/СПИДом и у курящих . Диагноз активного туберкулеза ставится на основании рентгенографии органов грудной клетки , а также микроскопического исследования и посева биологических жидкостей. Диагностика латентного туберкулеза основывается на результатах туберкулиновой кожной пробы (ТКП) или анализах крови.
Профилактика туберкулеза включает скрининг лиц с высоким риском, раннее выявление и лечение случаев, а также вакцинацию бациллой Кальметта-Герена (БЦЖ). К группе высокого риска относятся домохозяйства, рабочие места и социальные контакты людей с активным туберкулезом. Лечение требует применения нескольких антибиотиков в течение длительного периода времени. Устойчивость к антибиотикам становится все более серьезной проблемой в связи с ростом заболеваемости туберкулезом с множественной лекарственной устойчивостью (МЛУ-ТБ).
В 2018 году считалось, что четверть населения мира имеет латентную инфекцию туберкулеза. Ежегодно новые инфекции возникают примерно у 1% населения. По оценкам, в 2020 году у 10 миллионов человек развилась активная форма туберкулеза, что привело к 1,5 миллионам смертей, что сделало его второй по значимости причиной смерти от инфекционного заболевания после COVID-19 . По состоянию на 2018 г. большинство случаев ТБ произошло в регионах Юго-Восточной Азии (44%), Африки (24%) и Западной части Тихого океана (18%), при этом более 50% случаев диагностировано в семи странах: Индия (27%), Китай (9%), Индонезия (8%), Филиппины (6%), Пакистан (6%), Нигерия (4%) и Бангладеш (4%). К 2021 году количество новых случаев ежегодно снижалось примерно на 2% в год. Около 80% людей во многих странах Азии и Африки дают положительный результат, в то время как 5–10% населения США дают положительный результат туберкулинового теста. Туберкулез присутствует у людей с древних времен .
Признаки и симптомы
Туберкулез может поразить любую часть тела, но чаще всего поражает легкие (известный как легочный туберкулез). Внелегочный ТБ возникает, когда туберкулез развивается вне легких, хотя внелегочный ТБ может сосуществовать с легочным ТБ.
Общие признаки и симптомы включают лихорадку, озноб , ночную потливость, потерю аппетита , потерю веса и утомляемость . Также может наблюдаться значительное утолщение ногтей .
Легочный
Если туберкулезная инфекция становится активной, она чаще всего поражает легкие (примерно в 90% случаев). Симптомы могут включать боль в груди и длительный кашель с выделением мокроты. Около 25% людей могут не иметь никаких симптомов (т. е. они остаются бессимптомными). Иногда люди могут отхаркивать небольшое количество крови , а в очень редких случаях инфекция может проникнуть в легочную артерию или аневризму Расмуссена , что приведет к массивному кровотечению. Туберкулез может стать хроническим заболеванием и вызвать обширные рубцы в верхних долях легких. Верхние доли легких чаще поражаются туберкулезом, чем нижние. Причина такой разницы не ясна. Это может быть связано либо с улучшением воздушного потока, либо с плохим оттоком лимфы в верхних отделах легких.
внелегочный
В 15–20% активных случаев инфекция распространяется за пределы легких, вызывая другие виды туберкулеза. В совокупности они обозначаются как внелегочный туберкулез. Внелегочный туберкулез чаще встречается у людей с ослабленной иммунной системой и у детей раннего возраста. У ВИЧ-инфицированных это происходит более чем в 50% случаев. Известные внелегочные очаги инфекции включают плевру (при туберкулезном плеврите), центральную нервную систему (при туберкулезном менингите ), лимфатическую систему (при золотухе шеи), мочеполовую систему (при урогенитальном туберкулезе ), кости и суставы ( при туберкулезном менингите). болезнь Потта позвоночника), в том числе. Потенциально более серьезная, широко распространенная форма туберкулеза называется «диссеминированный туберкулез», она также известна как милиарный туберкулез . Милиарный туберкулез в настоящее время составляет около 10% внелегочных случаев.
Причины
Микобактерии
Основной причиной туберкулеза являются микобактерии туберкулеза (MTB), небольшие, аэробные , неподвижные палочки . Высокое содержание липидов этого патогена объясняет многие его уникальные клинические характеристики. Он делится каждые 16–20 часов, что является чрезвычайно низкой скоростью по сравнению с другими бактериями, которые обычно делятся менее чем за час. Микобактерии имеют липидный бислой внешней мембраны . Если выполняется окрашивание по Граму , MTB либо очень слабо окрашивается как «грамположительный», либо не сохраняет краситель из-за высокого содержания липидов и миколовой кислоты в его клеточной стенке. MTB может выдерживать слабые дезинфицирующие средства и выживать в сухом состоянии в течение нескольких недель. В природе бактерия может расти только внутри клеток организма- хозяина , но M.tuberculosis можно культивировать в лаборатории .
Используя гистологические пятна на образцах отхаркиваемой мокроты (также называемой мокротой), ученые могут идентифицировать MTB под микроскопом. Поскольку MTB сохраняет определенные пятна даже после обработки кислым раствором, он классифицируется как кислотоустойчивая бацилла . Наиболее распространенными кислотоустойчивыми методами окрашивания являются окрашивание по Цилю-Нильсену и окрашивание по Киньюну , которые окрашивают кислотоустойчивые бациллы в ярко-красный цвет, выделяющийся на синем фоне. Также применяют окрашивание аурамин-родамином и флуоресцентную микроскопию .
Комплекс M.tuberculosis ( MTBC ) включает четыре другие микобактерии , вызывающие туберкулез : M.bovis , M.africanum , M.canetti и M.microti . M. africanum не имеет широкого распространения, но является важной причиной туберкулеза в некоторых частях Африки. M. bovis когда-то был частой причиной туберкулеза, но введение пастеризованного молока почти устранило эту проблему общественного здравоохранения в развитых странах. M. canetti встречается редко и, по-видимому, встречается только на территории Африканского Рога , хотя несколько случаев были отмечены у африканских эмигрантов. M. microti также встречается редко и наблюдается почти только у людей с иммунодефицитом, хотя его распространенность может быть значительно недооценена.
Другие известные патогенные микобактерии включают M. leprae , M. avium и M. kansasii . Последние два вида классифицируются как « нетуберкулезные микобактерии » (НТМ) или атипичные микобактерии. НТМ не вызывают ни ТБ, ни проказы , но вызывают заболевания легких, напоминающие ТБ.
Передача инфекции
Когда люди с активным туберкулезом легких кашляют, чихают, разговаривают, поют или сплевывают, они выделяют капельки инфекционного аэрозоля диаметром от 0,5 до 5,0 мкм . При одном чихании выделяется до 40 000 капель. Каждая из этих капель может передавать заболевание, так как инфекционная доза туберкулеза очень мала (вдыхание менее 10 бактерий может вызвать инфекцию).
Риск передачи
Люди с длительным, частым или тесным контактом с больными туберкулезом подвергаются особенно высокому риску заражения: по оценкам, уровень инфицирования составляет 22%. Человек с активным, но нелеченым туберкулезом может заразить 10–15 (или более) других людей в год. Передача должна происходить только от людей с активным туберкулезом – считается, что люди со латентной инфекцией не заразны. Вероятность передачи от одного человека к другому зависит от нескольких факторов, включая количество инфекционных капель, выделяемых носителем, эффективность вентиляции, продолжительность воздействия, вирулентность штамма M.tuberculosis , уровень иммунитета в организме. незараженный человек и др. Каскад распространения от человека к человеку можно предотвратить, изолировав лиц с активным («явным») туберкулезом и назначив им противотуберкулезные препараты. Примерно через две недели эффективного лечения субъекты с нерезистентными активными инфекциями обычно не остаются заразными для других. Если кто-то заражается, обычно проходит от трех до четырех недель, прежде чем вновь инфицированный человек станет достаточно заразным, чтобы передать болезнь другим.
Факторы риска
Ряд факторов делает людей более восприимчивыми к туберкулезной инфекции и/или заболеванию.
Риск активного заболевания
Наиболее важным фактором риска развития активного ТБ во всем мире является сопутствующая ВИЧ-инфекция; 13% больных туберкулезом также инфицированы ВИЧ. Это особая проблема в странах Африки к югу от Сахары , где уровень заражения ВИЧ высок. Из лиц без ВИЧ-инфекции, инфицированных туберкулезом, примерно у 5–10% в течение жизни развивается активная форма заболевания; напротив, у 30% людей с коинфекцией ВИЧ развивается активная форма заболевания.
Использование некоторых лекарств, таких как кортикостероиды и инфликсимаб (моноклональное антитело против α-ФНО), является еще одним важным фактором риска, особенно в развитых странах .
К другим факторам риска относятся: алкоголизм , сахарный диабет (риск повышен в 3 раза), силикоз (риск повышен в 30 раз), курение табака (риск повышен в 2 раза), загрязнение воздуха внутри помещений , недоедание, молодой возраст, недавно приобретенная туберкулезная инфекция, рекреационное употребление наркотиков, тяжелое заболевание почек, низкая масса тела, трансплантация органов, рак головы и шеи и генетическая предрасположенность (общая важность генетических факторов риска остается неопределенной).
Восприимчивость к инфекциям
Курение табака увеличивает риск инфекций (в дополнение к увеличению риска активного заболевания и смерти). Дополнительными факторами, повышающими восприимчивость к инфекциям, является молодой возраст.
Патогенез
Около 90% инфицированных M.tuberculosis имеют бессимптомную латентную туберкулезную инфекцию (иногда называемую ЛТБИ), при этом вероятность того, что латентная инфекция перейдет в открытое активное туберкулезное заболевание, составляет всего 10% в течение жизни. У людей с ВИЧ риск развития активной формы туберкулеза увеличивается почти до 10% в год. Если эффективное лечение не проводится, смертность от активного туберкулеза достигает 66%.
Туберкулезная инфекция начинается, когда микобактерии достигают альвеолярных воздушных мешочков легких, где они внедряются и размножаются внутри эндосом альвеолярных макрофагов . Макрофаги идентифицируют бактерию как чужеродную и пытаются уничтожить ее путем фагоцитоза . Во время этого процесса бактерия окутывается макрофагом и временно хранится в мембраносвязанном пузырьке, называемом фагосомой. Затем фагосома объединяется с лизосомой, образуя фаголизосому. В фаголизосоме клетка пытается использовать активные формы кислорода и кислоту, чтобы убить бактерию. Однако M.tuberculosis имеет толстую восковую капсулу из миколовой кислоты , которая защищает его от этих токсичных веществ. M.tuberculosis способен размножаться внутри макрофага и в конечном итоге убивает иммунную клетку.
Первичный очаг инфекции в легких, известный как очаг Гона , обычно располагается либо в верхней части нижней доли, либо в нижней части верхней доли . Туберкулез легких также может возникнуть при заражении из кровотока. Это известно как фокус Саймона и обычно находится в верхней части легкого. Эта гематогенная передача может также распространить инфекцию на более отдаленные участки, такие как периферические лимфатические узлы, почки, головной мозг и кости. Болезнь может поражать все части тела, хотя по неизвестным причинам она редко поражает сердце , скелетные мышцы , поджелудочную железу или щитовидную железу .
Туберкулез классифицируется как одно из гранулематозных воспалительных заболеваний. Макрофаги , эпителиоидные клетки , Т-лимфоциты , В-лимфоциты и фибробласты агрегируют, образуя гранулемы с лимфоцитами , окружающими инфицированные макрофаги. Когда другие макрофаги атакуют инфицированный макрофаг, они сливаются вместе, образуя гигантскую многоядерную клетку в просвете альвеол. Гранулема может препятствовать распространению микобактерий и обеспечивать локальную среду для взаимодействия клеток иммунной системы. Однако более свежие данные свидетельствуют о том, что бактерии используют гранулемы, чтобы избежать разрушения иммунной системой хозяина. Макрофаги и дендритные клетки в гранулемах неспособны представлять антиген лимфоцитам; таким образом, иммунный ответ подавляется. Бактерии внутри гранулемы могут стать бездействующими, что приведет к скрытой инфекции. Другой особенностью гранулем является развитие аномальной гибели клеток ( некроза ) в центре бугорков . Невооруженным глазом он имеет текстуру мягкого белого сыра и называется казеозным некрозом .
Если бактерии туберкулеза попадают в кровоток из области поврежденной ткани, они могут распространяться по всему телу и создавать множество очагов инфекции, которые проявляются в виде крошечных белых бугорков в тканях. Эта тяжелая форма туберкулеза, наиболее часто встречающаяся у детей раннего возраста и ВИЧ-инфицированных, называется милиарным туберкулезом. Люди с этим диссеминированным туберкулезом имеют высокий уровень смертности даже при лечении (около 30%).
У многих людей инфекция нарастает и ослабевает. Разрушение тканей и некроз часто уравновешиваются заживлением и фиброзом . Пораженные ткани замещаются рубцеванием и полостями, заполненными казеозно-некротическим материалом. Во время активной болезни некоторые из этих полостей соединяются с дыхательными путями ( бронхами ), и этот материал может отхаркиваться. Он содержит живые бактерии и, таким образом, может распространять инфекцию. Лечение соответствующими антибиотиками убивает бактерии и способствует заживлению. После излечения пораженные участки в конечном итоге замещаются рубцовой тканью.
Диагноз
Активный туберкулез
Диагностировать активный туберкулез только по признакам и симптомам сложно, как и диагностировать заболевание у людей с ослабленной иммунной системой. Тем не менее, диагноз ТБ следует рассматривать у пациентов с признаками заболевания легких или конституциональными симптомами, длящимися более двух недель. Рентген грудной клетки и несколько культур мокроты на кислотоустойчивые бациллы обычно являются частью первоначальной оценки. Анализы высвобождения интерферона-γ и туберкулиновые кожные пробы малопригодны в большинстве развивающихся стран. Анализы высвобождения гамма-интерферона (IGRA) имеют аналогичные ограничения у людей с ВИЧ.
Окончательный диагноз ТБ ставится путем выявления M.tuberculosis в клиническом образце (например, мокроте, гное или биопсии ткани ). Однако сложный процесс посева этого медленно растущего организма может занять от двух до шести недель для посева крови или мокроты. Таким образом, лечение часто начинают до подтверждения посева.
Тесты на амплификацию нуклеиновых кислот и тесты на аденозиндезаминазу могут позволить быстро диагностировать ТБ. Анализы крови для выявления антител не являются специфичными или чувствительными , поэтому их не рекомендуют.
Скрытый туберкулез
Кожная туберкулиновая проба Манту часто используется для скрининга людей с высоким риском заболевания туберкулезом. Те, кто ранее был иммунизирован вакциной Bacille Calmette-Guerin, могут иметь ложноположительный результат теста. Тест может быть ложноотрицательным у пациентов с саркоидозом , лимфомой Ходжкина , недоеданием и особенно активным туберкулезом. Анализ высвобождения гамма-интерферона в образце крови рекомендуется тем, у кого положительная проба Манту. На них не влияет иммунизация или большинство микобактерий окружающей среды , поэтому они дают меньше ложноположительных результатов. Однако на них воздействуют M. szulgai , M. marinum и M. kansasii . IGRA может повышать чувствительность при использовании в дополнение к кожному тесту, но может быть менее чувствительным, чем кожный тест, при использовании отдельно.
Целевая группа по профилактическим услугам США (USPSTF) рекомендовала проводить скрининг людей с высоким риском латентного туберкулеза либо с помощью туберкулиновых кожных проб, либо с помощью анализов на высвобождение гамма-интерферона. Хотя некоторые рекомендуют тестировать медицинских работников, по состоянию на 2019 год доказательства пользы от этого скудны. Центры по контролю и профилактике заболеваний (CDC) перестали рекомендовать ежегодное тестирование медицинских работников без известного воздействия в 2019 году.
Профилактика
Усилия по профилактике и борьбе с туберкулезом опираются в первую очередь на вакцинацию младенцев, а также на выявление и соответствующее лечение активных случаев. Всемирная организация здравоохранения (ВОЗ) добилась определенных успехов в улучшении схем лечения и небольшом снижении числа случаев заболевания. В некоторых странах действует законодательство о недобровольном задержании или обследовании лиц с подозрением на туберкулез или принудительном лечении их в случае заражения.
Вакцина
Единственной доступной вакциной по состоянию на 2021 год является бацилла Кальметта-Герена (БЦЖ). У детей это снижает риск заражения на 20% и риск перехода инфекции в активное заболевание почти на 60%.
Это наиболее широко используемая вакцина в мире: более 90% всех детей привиты. Иммунитет, который он вызывает, снижается примерно через десять лет. Поскольку туберкулез редко встречается в большей части Канады, Западной Европы и Соединенных Штатов, БЦЖ вводят только людям из группы высокого риска. Часть доводов против использования вакцины заключается в том, что она делает туберкулиновую кожную пробу ложноположительной, что снижает полезность теста в качестве инструмента скрининга. Разрабатывается несколько вакцин.
Внутрикожная вакцина MVA85A в дополнение к инъекции БЦЖ неэффективна для профилактики туберкулеза.
Здравоохранение
Кампании общественного здравоохранения, которые были сосредоточены на переполненности, общественном оплевывании и регулярной санитарии (включая мытье рук) в 1800-х годах, помогли либо прервать, либо замедлить распространение, что в сочетании с отслеживанием контактов, изоляцией и лечением помогло резко обуздать передачу как туберкулеза, так и других болезней, передающихся воздушно-капельным путем, что привело к ликвидации туберкулеза как серьезной проблемы общественного здравоохранения в большинстве развитых стран. Другие факторы риска, которые ухудшили распространение ТБ, такие как недоедание, также были ослаблены, но с момента появления ВИЧ новая популяция людей с ослабленным иммунитетом стала доступной для заражения ТБ.
Всемирная организация здравоохранения (ВОЗ) объявила ТБ «глобальной чрезвычайной ситуацией в области здравоохранения» в 1993 г., а в 2006 г. Партнерство «Остановить ТБ» разработало Глобальный план по борьбе с туберкулезом , целью которого было спасти 14 миллионов жизней с момента его запуска до 2015 г. Ряд задач поставленные задачи к 2015 г. достигнуты не были, в основном из-за роста ВИЧ-ассоциированного туберкулеза и появления туберкулеза с множественной лекарственной устойчивостью. Система классификации туберкулеза , разработанная Американским торакальным обществом , используется в основном в программах общественного здравоохранения. В 2015 г. она запустила Стратегию по ликвидации туберкулеза, направленную на снижение смертности на 95% и заболеваемости на 90% до 2035 г. Достижению цели ликвидации туберкулеза препятствует отсутствие экспресс-тестирования, коротких и эффективных курсов лечения и полностью эффективных вакцин .
Польза и риск назначения противотуберкулезных препаратов лицам, подвергшимся воздействию МЛУ-ТБ, неясны. Предоставление ВААРТ терапии ВИЧ-позитивным лицам значительно снижает риск прогрессирования в активную форму туберкулеза до 90% и может смягчить распространение среди этой группы населения.
Уход
При лечении туберкулеза используются антибиотики для уничтожения бактерий. Эффективное лечение туберкулеза затруднено из-за необычной структуры и химического состава клеточной стенки микобактерий, что препятствует проникновению лекарств и делает многие антибиотики неэффективными.
Активный туберкулез лучше всего лечить комбинациями нескольких антибиотиков, чтобы снизить риск развития устойчивости бактерий к антибиотикам . По состоянию на 2007 год рутинное использование рифабутина вместо рифампицина у ВИЧ-положительных людей с туберкулезом неясно.
Скрытый ТБ
Латентный туберкулез лечат только изониазидом или рифампицином или комбинацией изониазида с рифампицином или рифапентином.
Лечение занимает от трех до девяти месяцев в зависимости от используемых лекарств. Людей с латентной инфекцией лечат, чтобы предотвратить их прогрессирование в активную форму туберкулеза в более позднем возрасте.
Обучение или консультирование могут улучшить показатели завершения лечения латентного туберкулеза.
Новое начало
Рекомендуемое лечение впервые выявленного туберкулеза легких по состоянию на 2010 г. - это шестимесячная комбинация антибиотиков, содержащих рифампицин, изониазид, пиразинамид и этамбутол , в течение первых двух месяцев и только рифампицин и изониазид в течение последних четырех месяцев. При высокой резистентности к изониазиду в качестве альтернативы можно добавить этамбутол в течение последних четырех месяцев. Лечение противотуберкулезными препаратами в течение не менее 6 месяцев приводит к более высоким показателям успеха по сравнению с лечением менее 6 месяцев, хотя разница невелика. Тем, у кого есть проблемы с соблюдением режима лечения, может быть рекомендован более короткий режим лечения. Также нет доказательств в поддержку более коротких схем противотуберкулезной терапии по сравнению с 6-месячной схемой лечения. Однако недавние результаты международного рандомизированного контролируемого клинического исследования показывают, что четырехмесячный ежедневный режим лечения, включающий высокие дозы или «оптимизированный» рифапентин с моксифлоксацином (2PHZM/2PHM), так же безопасен и эффективен, как и существующие стандартные шесть препаратов. -месячный режим дня при лечении лекарственно-чувствительного туберкулеза (ТБ).
Рецидивирующее заболевание
Если туберкулез рецидивирует, перед назначением лечения важно провести тестирование для определения того, к каким антибиотикам он чувствителен. При выявлении туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) рекомендуется лечение не менее чем четырьмя эффективными антибиотиками в течение 18–24 месяцев.
Администрация лекарств
Всемирная организация здравоохранения (ВОЗ) рекомендует терапию под непосредственным наблюдением , т. е. когда медицинский работник наблюдает за тем, как человек принимает лекарства, чтобы уменьшить число людей, не принимающих антибиотики должным образом. Доказательства в поддержку этой практики по сравнению с людьми, которые просто принимают лекарства самостоятельно, имеют низкое качество. Нет убедительных доказательств того, что терапия под непосредственным наблюдением увеличивает число вылеченных людей или число людей, завершивших курс лечения. Доказательства среднего качества свидетельствуют о том, что также нет никакой разницы между тем, наблюдают ли люди дома или в клинике, или членом семьи, а не медицинским работником. Методы напоминания людям о важности лечения и визитов к врачу могут привести к небольшому, но важному улучшению. Также недостаточно доказательств, подтверждающих, что прерывистая терапия, содержащая рифампицин, назначаемая два-три раза в неделю, имеет такую же эффективность, как режим ежедневного дозирования, для повышения показателей излечения и снижения частоты рецидивов. Также недостаточно данных об эффективности прерывистого двух- или трехкратного короткого курса лечения в неделю по сравнению с ежедневным режимом дозирования при лечении детей с туберкулезом.
Лекарственная устойчивость
Первичная резистентность возникает, когда человек заражается устойчивым штаммом туберкулеза. У человека с полностью восприимчивым MTB может развиться вторичная (приобретенная) резистентность во время терапии из-за неадекватного лечения, несоблюдения предписанного режима надлежащим образом (несоблюдение режима) или использования некачественных лекарств. Лекарственно-устойчивый ТБ является серьезной проблемой общественного здравоохранения во многих развивающихся странах, поскольку его лечение длится дольше и требует более дорогих лекарств. МЛУ-ТБ определяется как устойчивость к двум наиболее эффективным противотуберкулезным препаратам первого ряда: рифампицину и изониазиду. Туберкулез с широкой лекарственной устойчивостью также устойчив к трем или более из шести классов препаратов второго ряда. Туберкулез с полной лекарственной устойчивостью устойчив ко всем используемым в настоящее время лекарствам. Впервые он был обнаружен в 2003 году в Италии, но широко не сообщался до 2012 года, а также был обнаружен в Иране и Индии. Линезолид в некоторой степени эффективен для лечения пациентов с ШЛУ-ТБ, но побочные эффекты и прекращение приема лекарств были обычным явлением. Бедаквилин предварительно поддерживается для использования при туберкулезе с множественной лекарственной устойчивостью.
ШЛУ-ТБ — это термин, иногда используемый для определения широко устойчивого ТБ, который составляет один из десяти случаев МЛУ-ТБ. Случаи ШЛУ-ТБ выявлены более чем в 90% стран.
Для пациентов с известным рифампицином или МЛУ-ТБ для выявления устойчивости к противотуберкулезным препаратам второго ряда могут быть полезны молекулярные тесты, такие как анализ Genotype® MTBDRsl (выполняемый на культуральных изолятах или образцах с положительным мазком).
Прогноз

|
нет данных
≤10
10–25
25–50
50–75
75–100
100–250 |
250–500
500–750
750–1000
1000–2000
2000–3000
≥ 3000 |
Прогрессирование от туберкулезной инфекции до явного туберкулеза происходит, когда бациллы преодолевают защитные силы иммунной системы и начинают размножаться. При первичном туберкулезе (около 1–5% случаев) это происходит вскоре после первичного инфицирования. Однако в большинстве случаев латентная инфекция протекает без явных симптомов. Эти спящие бациллы вызывают активный туберкулез в 5–10% латентных случаев, часто через много лет после заражения.
Риск реактивации увеличивается при иммуносупрессии , например, вызванной ВИЧ-инфекцией. У людей с коинфекцией M.tuberculosis и ВИЧ риск реактивации увеличивается до 10% в год. Исследования с использованием фингерпринтинга ДНК штаммов M.tuberculosis показали, что повторное заражение вносит более существенный вклад в рецидив ТБ, чем считалось ранее, и, по оценкам, на него может приходиться более 50% реактивированных случаев в районах, где ТБ распространен. Вероятность смерти от туберкулеза составляет около 4% по состоянию на 2008 год по сравнению с 8% в 1995 году.
У людей с легочным ТБ с положительным мазком (без коинфекции ВИЧ) через 5 лет без лечения 50-60% умирают, а 20-25% достигают спонтанного разрешения (излечения). Туберкулез почти всегда приводит к летальному исходу у лиц с нелеченой коинфекцией ВИЧ, и уровень смертности увеличивается даже при антиретровирусном лечении ВИЧ.
Эпидемиология
Примерно четверть населения мира инфицирована M.tuberculosis , при этом новые инфекции возникают примерно у 1% населения каждый год. Однако большинство инфекций M.tuberculosis не вызывают заболевания, и 90–95% инфекций остаются бессимптомными. По оценкам, в 2012 году активными были 8,6 миллиона хронических больных. В 2010 г. было диагностировано 8,8 млн новых случаев туберкулеза и произошло 1,20–1,45 млн случаев смерти (большинство из них произошло в развивающихся странах ). Из них около 0,35 миллиона приходится на тех, кто также инфицирован ВИЧ. В 2018 году туберкулез был ведущей причиной смерти во всем мире от одного инфекционного агента. Общее число случаев туберкулеза снижается с 2005 года, а число новых случаев уменьшается с 2002 года.
Заболеваемость туберкулезом носит сезонный характер, пики заболевания приходятся на каждую весну и лето. Причины этого неясны, но могут быть связаны с дефицитом витамина D в зимний период. Есть также исследования, связывающие туберкулез с различными погодными условиями, такими как низкая температура, низкая влажность и малое количество осадков. Было высказано предположение, что заболеваемость туберкулезом может быть связана с изменением климата.
Группы риска
Туберкулез тесно связан как с перенаселенностью, так и с недоеданием , что делает его одной из основных болезней бедности . Таким образом, к группе высокого риска относятся: лица, употребляющие незаконные наркотики путем инъекций, жители и работники мест скопления уязвимых людей (например, тюрьмы и приюты для бездомных), неблагополучные с медицинской точки зрения и бедные ресурсами сообщества, этнические меньшинства высокого риска, дети, находящиеся в тесном контакте с пациенты из группы высокого риска и медицинские работники, обслуживающие этих пациентов.
Частота туберкулеза зависит от возраста. В Африке от него в первую очередь страдают подростки и молодые люди. Однако в странах, где показатели заболеваемости резко снизились (например, в США), туберкулез в основном является болезнью пожилых людей и людей с ослабленным иммунитетом (факторы риска перечислены выше). Во всем мире на 22 штата или страны с «высоким бременем» приходится 80% случаев заболевания и 83% смертей.
В Канаде и Австралии туберкулез во много раз чаще встречается у аборигенов , особенно в отдаленных районах. Факторы, способствующие этому, включают более высокую распространенность предрасполагающих состояний здоровья и поведения, а также перенаселенность и бедность. В некоторых группах канадских аборигенов роль может играть генетическая предрасположенность.
Социально-экономический статус (СЭС) сильно влияет на риск ТБ. Люди с низким уровнем СЭС и чаще заражаются туберкулезом, и более тяжело переносят это заболевание. Лица с низким уровнем СЭС более подвержены влиянию факторов риска развития ТБ (например, недоедание, загрязнение воздуха внутри помещений, сопутствующая инфекция ВИЧ и т. д.), и, кроме того, они чаще подвергаются воздействию людных и плохо проветриваемых помещений. Неадекватное здравоохранение также означает, что люди с активным заболеванием, которое способствует распространению, не диагностируются и не лечатся быстро; таким образом, больные люди остаются в заразном состоянии и (продолжают) распространять инфекцию.
Географическая эпидемиология
Распространение туберкулеза по всему миру неравномерно; около 80% населения во многих странах Африки, Карибского бассейна, Южной Азии и Восточной Европы дают положительный результат туберкулиновых тестов, в то время как только 5–10% населения США дают положительный результат. Надежды на полную борьбу с болезнью резко ослабли из-за многих факторов, включая сложность разработки эффективной вакцины, дорогостоящий и трудоемкий диагностический процесс, необходимость многомесячного лечения, увеличение заболеваемости ВИЧ-ассоциированным туберкулезом и появление лекарственно-устойчивых случаев в 1980-х годах.
В развитых странах туберкулез встречается реже и встречается в основном в городах. В Европе смертность от туберкулеза снизилась с 500 на 100 000 в 1850 г. до 50 на 100 000 к 1950 г. Улучшения в общественном здравоохранении снижали заболеваемость туберкулезом еще до появления антибиотиков, хотя это заболевание оставалось серьезной угрозой для общественного здравоохранения, так что, когда Медицинский исследовательский совет был создан в Великобритании в 1913 г. Первоначально он занимался исследованиями туберкулеза.
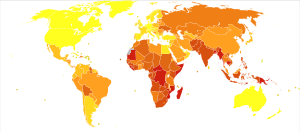
В 2010 году показатели на 100 000 человек в различных регионах мира составляли: во всем мире 178, в Африке 332, в Америке 36, в Восточном Средиземноморье 173, в Европе 63, в Юго-Восточной Азии 278 и в Западной части Тихого океана 139.
Россия
Россия добилась особенно резкого прогресса в снижении смертности от туберкулеза — с 61,9 на 100 000 в 1965 г. до 2,7 на 100 000 в 1993 г.; однако уровень смертности увеличился до 24 на 100 000 в 2005 г., а затем снизился до 11 на 100 000 к 2015 г.
Китай
Китай добился особенно значительного прогресса, снизив уровень смертности от туберкулеза примерно на 80% в период с 1990 по 2010 год. Число новых случаев заболевания снизилось на 17% в период с 2004 по 2014 год.
Африка
В 2007 году страной с самым высоким оценочным уровнем заболеваемости туберкулезом была Эсватини , где было 1200 случаев на 100 000 человек. В 2017 году страной с самым высоким расчетным уровнем заболеваемости в % от населения было Лесото с 665 случаями на 100 000 человек.
Индия
По состоянию на 2017 год в Индии была самая большая общая заболеваемость, по оценкам, 2 740 000 случаев. По данным Всемирной организации здравоохранения (ВОЗ), в 2000–2015 гг. расчетный уровень смертности в Индии снизился с 55 до 36 на 100 000 населения в год, при этом в 2015 г. от туберкулеза умерло 480 000 человек. лечение у частных партнеров и в частных больницах. Имеющиеся данные свидетельствуют о том, что национальное обследование по туберкулезу не отражает количество случаев, диагностированных и зарегистрированных в частных клиниках и больницах Индии.
Северная Америка
В Соединенных Штатах коренные американцы имеют в пять раз большую смертность от ТБ, а на долю расовых и этнических меньшинств приходится 84% всех зарегистрированных случаев ТБ.
В Соединенных Штатах общий показатель заболеваемости туберкулезом в 2017 г. составлял 3 случая на 100 000 человек. В Канаде туберкулез по-прежнему носит эндемический характер в некоторых сельских районах.
западная Европа
В 2017 году в Соединенном Королевстве средний показатель по стране составлял 9 случаев на 100 000 человек, а самые высокие показатели заболеваемости в Западной Европе составляли 20 случаев на 100 000 человек в Португалии.
История
Туберкулез существует с древних времен . Самый старый из однозначно обнаруженных M. tuberculosis свидетельствует о болезни в останках бизонов в Вайоминге, датируемой примерно 17 000 лет назад. Однако остается неясным, возник ли туберкулез у крупного рогатого скота, а затем перешел к людям, или же туберкулез крупного рогатого скота и человека произошли от общего предка. Сравнение генов комплекса M. tuberculosis (MTBC) у людей с MTBC у животных позволяет предположить, что люди не приобрели MTBC от животных во время одомашнивания животных, как считали ранее исследователи. Оба штамма туберкулезных бактерий имеют общего предка, который мог заразить людей еще до неолитической революции . Скелетные останки показывают, что некоторые доисторические люди (4000 г. до н.э. ) болели туберкулезом, а исследователи обнаружили туберкулезный распад в позвоночниках египетских мумий , датируемых периодом с 3000 по 2400 г. до н.э. Генетические исследования предполагают наличие туберкулеза в Америке примерно со 100 года нашей эры.
До промышленной революции фольклор часто ассоциировал туберкулез с вампирами . Когда один член семьи умирал от болезни, другие инфицированные члены медленно теряли здоровье. Люди считали, что это было вызвано тем, что первоначальный человек с туберкулезом высасывал жизнь из других членов семьи.
Хотя Ричард Мортон установил легочную форму, связанную с туберкулезом , как патологию в 1689 году, из-за разнообразия ее симптомов туберкулез не был идентифицирован как отдельное заболевание до 1820-х годов. Бенджамин Мартен в 1720 году предположил, что чахотка вызывается микробами, распространяемыми людьми, живущими в непосредственной близости друг от друга. В 1819 году Рене Лаэннек утверждал, что туберкулы являются причиной туберкулеза легких. JL Schönlein впервые опубликовал название «туберкулез» (нем. Tuberkulose ) в 1832 году. Между 1838 и 1845 годами Джон Кроган, владелец Мамонтовой пещеры в Кентукки с 1839 года, привел в пещеру несколько больных туберкулезом в надежде лечение болезни постоянной температурой и чистотой пещерного воздуха; каждый умер в течение года. Герман Бремер открыл первый противотуберкулезный санаторий в 1859 году в Герберсдорфе (ныне Соколовско ) в Силезии . В 1865 году Жан Антуан Вильмен продемонстрировал, что туберкулез может передаваться через прививку от людей к животным и среди животных. (Выводы Виллемена были подтверждены в 1867 и 1868 годах Джоном Бердон-Сандерсоном .)
Роберт Кох идентифицировал и описал бациллу, вызывающую туберкулез, M. tuberculosis , 24 марта 1882 года. За это открытие он получил Нобелевскую премию по физиологии и медицине в 1905 году. Кох не считал сходными заболевания туберкулезом крупного рогатого скота и человека, что задержало признание зараженного молока источником инфекции. В первой половине 1900-х годов риск передачи от этого источника резко снизился после применения процесса пастеризации . Кох объявил глицериновый экстракт туберкулезных бацилл «лекарством» от туберкулеза в 1890 году, назвав его «туберкулином». Хотя он не был эффективным, позже его успешно адаптировали в качестве скринингового теста на наличие предсимптоматического туберкулеза. Всемирный день борьбы с туберкулезом отмечается ежегодно 24 марта, в годовщину первого научного заявления Коха.
Альбер Кальметт и Камиль Герен добились первого настоящего успеха в иммунизации против туберкулеза в 1906 году, используя аттенуированные бычьи штаммы туберкулеза. Ее назвали бациллой Кальметта-Герена (БЦЖ). Вакцина БЦЖ была впервые использована на людях в 1921 году во Франции, но получила широкое распространение в США, Великобритании и Германии только после Второй мировой войны.
Туберкулез вызвал широкое общественное беспокойство в 19 и начале 20 веков, поскольку это заболевание стало распространенным среди городской бедноты. В 1815 году каждая четвертая смерть в Англии была связана с чахоткой. К 1918 году туберкулез все еще был причиной каждой шестой смерти во Франции. После того, как в 1880-х годах было установлено, что туберкулез заразен, он был внесен в список болезней, подлежащих уведомлению в Великобритании; начались кампании, запрещающие людям плеваться в общественных местах, а зараженных бедняков «поощряли» посещать санатории , напоминающие тюрьмы (санатории для среднего и высшего классов предлагали отличный уход и постоянную медицинскую помощь). Каковы бы ни были преимущества «свежего воздуха» и труда в санаториях, даже при самых лучших условиях, 50% поступивших умирали в течение пяти лет ( ок. 1916 г.). Когда в 1913 году в Великобритании был образован Совет по медицинским исследованиям , он первоначально сосредоточился на исследованиях туберкулеза.
В Европе заболеваемость туберкулезом начала расти в начале 1600-х годов до пикового уровня в 1800-х годах, когда он стал причиной почти 25% всех смертей. В 18 и 19 веках туберкулез стал эпидемией в Европе с сезонным характером. К 1950-м годам смертность в Европе снизилась примерно на 90%. Улучшения в области санитарии, вакцинации и других мер общественного здравоохранения начали значительно снижать заболеваемость туберкулезом еще до появления стрептомицина и других антибиотиков, хотя болезнь оставалась серьезной угрозой. В 1946 году разработка антибиотика стрептомицина сделала возможным эффективное лечение туберкулеза. До появления этого лекарства единственным методом лечения было хирургическое вмешательство, в том числе « техника пневмоторакса », которая включала коллапс инфицированного легкого, чтобы дать ему «отдых» и дать возможность зажить туберкулезным поражениям.
В связи с появлением туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) хирургическое вмешательство было вновь введено в некоторых случаях туберкулезной инфекции. Он включает удаление инфицированных грудных полостей («булл») в легких, чтобы уменьшить количество бактерий и увеличить воздействие антибиотиков на оставшиеся бактерии в кровотоке. Надежды на ликвидацию туберкулеза закончились с появлением лекарственно-устойчивых штаммов в 1980-х годах. Последующий всплеск туберкулеза привел к объявлению Всемирной организацией здравоохранения (ВОЗ) глобальной чрезвычайной ситуации в области здравоохранения в 1993 году.
Общество и культура
Имена
Туберкулез известен под многими именами, от технических до фамильярных. Туберкулез ( Φθισις ) — греческое слово, обозначающее чахотку, старый термин для туберкулеза легких; около 460 г. до н.э. Гиппократ описал чахотку как болезнь засушливых сезонов. Аббревиатура ТБ является сокращением от туберкулезной палочки . Потребление было наиболее распространенным английским словом девятнадцатого века для обозначения болезни. Латинский корень con , означающий «полностью», связан с sumere , означающим «брать снизу». В «Жизни и смерти мистера Бэдмена » Джона Баньяна автор называет чахотку «капитаном всех этих людей смерти». Также использовалась «Великая белая чума».
Искусство и литература

Туберкулез на протяжении веков ассоциировался с поэтическими и художественными качествами инфицированных и был также известен как «романтическая болезнь». Крупные деятели искусства, такие как поэты Джон Китс , Перси Биши Шелли и Эдгар Аллан По , композитор Фредерик Шопен , драматург Антон Чехов , писатели Франц Кафка , Кэтрин Мэнсфилд , Шарлотта Бронте , Федор Достоевский , Томас Манн , У. Сомерсет Моэм. , Джордж Оруэлл и Роберт Льюис Стивенсон , а также художники Алиса Нил , Жан-Антуан Ватто , Элизабет Сиддал , Мари Башкирцева , Эдвард Мунк , Обри Бердслей и Амедео Модильяни либо болели этим заболеванием, либо были окружены больными людьми. Широко распространено мнение, что туберкулез способствует художественному таланту. Физические механизмы, предложенные для этого эффекта, включали вызываемый им легкий жар и токсемию, якобы помогавшие им более ясно видеть жизнь и действовать решительно.
Туберкулез стал часто повторяющейся темой в литературе , например, в « Волшебной горе » Томаса Манна , действие которой происходит в санатории ; в музыке , как в песне Ван Моррисона « TB Sheets »; в опере , например, в « Богеме » Пуччини и « Травиате» Верди ; в искусстве , как в картине Моне , изображающей его первую жену Камиллу на смертном одре; и в фильмах , таких как «Колокола Святой Марии» 1945 года с Ингрид Бергман в главной роли в роли монахини, больной туберкулезом.
Усилия общественного здравоохранения
В 2014 г. ВОЗ приняла стратегию «Покончить с туберкулезом», которая направлена на снижение заболеваемости туберкулезом на 80% и смертности от туберкулеза на 90% к 2030 г. Стратегия содержит веху по снижению заболеваемости туберкулезом на 20% и смертности от туберкулеза на 35% к 2020 г. Однако к 2020 г. в мире было достигнуто снижение заболеваемости только на 9% на душу населения, при этом в Европейском регионе было достигнуто снижение на 19%, а в Африканском регионе — на 16%. Точно так же число смертей снизилось только на 14%, не достигнув контрольного показателя 2020 года, когда снижение составило 35%, при этом в некоторых регионах прогресс был лучше (снижение на 31% в Европе и на 19% в Африке). Соответственно, в 2020 году также были пропущены основные этапы лечения, профилактики и финансирования, например, только 6,3 миллиона человек были начаты профилактикой туберкулеза, не дотянув до целевого показателя в 30 миллионов.
Всемирная организация здравоохранения (ВОЗ), Фонд Билла и Мелинды Гейтс и правительство США субсидируют с 2012 года быстродействующий диагностический тест на туберкулез для использования в странах с низким и средним уровнем дохода. Помимо быстрого действия, тест может определить, существует ли устойчивость к антибиотику рифампицину, что может указывать на туберкулез с множественной лекарственной устойчивостью и является точным для тех, кто также инфицирован ВИЧ. Многие бедные ресурсами места по состоянию на 2011 г. имеют доступ только к микроскопии мокроты.
В 2010 г. в Индии было зафиксировано самое большое общее число случаев заболевания туберкулезом в мире, отчасти из-за неэффективного лечения заболеваний в частном и государственном секторах здравоохранения. Такие программы, как Пересмотренная национальная программа борьбы с туберкулезом , работают над снижением уровня заболеваемости туберкулезом среди людей, получающих государственную медицинскую помощь.
В отчете EIU о здравоохранении за 2014 г. отмечается необходимость решения проблемы апатии и содержится призыв к увеличению финансирования. В отчете среди прочего цитируется Лучика Дитуи: «[ТБ] подобен сироте. Им пренебрегают даже в странах с тяжелым бременем и часто забывают доноры и те, кто инвестирует средства в мероприятия в области здравоохранения».
Медленный прогресс привел к разочарованию, которое выразил исполнительный директор Глобального фонда для борьбы со СПИДом, туберкулезом и малярией Марк Дайбул: «У нас есть инструменты, чтобы положить конец туберкулезу как пандемии и угрозе общественному здравоохранению на планете, но мы не Делать это." Несколько международных организаций настаивают на большей прозрачности лечения, и все больше стран вводят обязательное сообщение о случаях заболевания правительству с 2014 года, хотя приверженность лечению часто бывает разной. Коммерческие поставщики медицинских услуг могут время от времени назначать избыточные препараты второго ряда, а также дополнительное лечение, что требует дополнительных правил. Правительство Бразилии обеспечивает всеобщую помощь при туберкулезе, что снижает остроту этой проблемы. И наоборот, снижение заболеваемости туберкулезом может быть связано не с количеством программ, направленных на снижение заболеваемости, а с повышением уровня образования, доходов и здоровья населения. Затраты на заболевание, по расчетам Всемирного банка в 2009 году, могут превышать 150 миллиардов долларов США в год в странах с «высоким бременем». Отсутствие прогресса в искоренении болезни также может быть связано с отсутствием последующего наблюдения за пациентами, как среди 250 миллионов сельских мигрантов в Китае .
Недостаточно данных, чтобы показать, что активное отслеживание контактов помогает улучшить показатели выявления случаев туберкулеза. Вмешательства, такие как поквартирные визиты, информационные листовки, стратегии средств массовой информации, образовательные занятия, могут в краткосрочной перспективе повысить показатели выявления туберкулеза. Нет исследований, в которых бы сравнивались новые методы отслеживания контактов, такие как анализ социальных сетей, с существующими методами отслеживания контактов.
Стигма
Медленный прогресс в профилактике заболевания может быть отчасти связан со стигмой , связанной с туберкулезом. Стигма может быть связана со страхом передачи инфекции от больных людей. Эта стигма может дополнительно возникать из-за связи между туберкулезом и бедностью, а в Африке — СПИДом . Такая стигматизация может быть как реальной, так и мнимой; например, в Гане больным туберкулезом запрещено посещать общественные собрания.
Стигма по отношению к ТБ может привести к задержке обращения за лечением, снижению приверженности лечению и сокрытию членами семьи причины смерти, что способствует дальнейшему распространению болезни. Напротив, в России стигма была связана с повышенным соблюдением режима лечения. Стигматизация ТБ также в большей степени затрагивает социально маргинализированных лиц и варьируется в зависимости от региона.
Одним из способов снижения стигмы может быть продвижение «туберкулезных клубов», где инфицированные могут делиться опытом и предлагать поддержку, или консультирование. Некоторые исследования показали, что образовательные программы по ТБ эффективны в снижении стигматизации и, таким образом, могут способствовать повышению приверженности лечению. Несмотря на это, по состоянию на 2010 год исследования взаимосвязи между снижением стигмы и смертностью отсутствуют, и аналогичные усилия по снижению стигмы, связанной со СПИДом, были минимально эффективными. Некоторые утверждают, что стигма хуже, чем болезнь, и медицинские работники могут непреднамеренно усиливать стигму, поскольку больные туберкулезом часто воспринимаются как трудные или нежелательные люди. Более глубокое понимание социальных и культурных аспектов туберкулеза также может помочь в снижении стигматизации.
Исследовательская работа
Вакцина БЦЖ имеет ограничения, и исследования по разработке новых противотуберкулезных вакцин продолжаются. Ряд потенциальных кандидатов в настоящее время проходят клинические испытания фазы I и II . Для повышения эффективности имеющихся вакцин используются два основных подхода. Один подход предполагает добавление субъединичной вакцины к БЦЖ, а другой подход заключается в попытке создать новые и более качественные живые вакцины. MVA85A , пример субъединичной вакцины, проходит испытания в Южной Африке с 2006 г. и основан на генетически модифицированном вирусе коровьей оспы. Ожидается, что вакцины сыграют важную роль в лечении как скрытых, так и активных заболеваний.
Чтобы стимулировать дальнейшие открытия, исследователи и политики продвигают новые экономические модели разработки вакцин с 2006 года, включая призы, налоговые льготы и предварительные рыночные обязательства . Ряд групп, в том числе Партнерство «Остановить туберкулез », Южноафриканская инициатива по вакцине против туберкулеза и Глобальный фонд вакцины против туберкулеза Aeras , участвуют в исследованиях. Среди них Фонд Aeras Global TB Vaccine Foundation получил подарок в размере более 280 миллионов долларов США от Фонда Билла и Мелинды Гейтс на разработку и лицензирование улучшенной вакцины против туберкулеза для использования в странах с высоким бременем.
По состоянию на 2012 год изучается ряд лекарств от туберкулеза с множественной лекарственной устойчивостью, включая бедаквилин и деламанид . Бедаквилин получил одобрение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в конце 2012 года. Безопасность и эффективность этих новых агентов по состоянию на 2012 год неясны, поскольку они основаны на результатах относительно небольших исследований. Однако имеющиеся данные свидетельствуют о том, что пациенты, принимающие бедаквилин в дополнение к стандартной противотуберкулезной терапии, имеют в пять раз больше шансов умереть, чем те, кто не принимает новый препарат, что привело к появлению статей в медицинских журналах, поднимающих вопросы политики здравоохранения о том, почему FDA одобрило этот связи с компанией, производящей бедаквилин, повлияли на поддержку его использования врачами.
Дополнительная терапия стероидами не показала каких-либо преимуществ при активной инфекции туберкулеза легких.
Другие животные
Микобактерии поражают множество различных животных, включая птиц, рыб, грызунов и рептилий. Однако подвид Mycobacterium tuberculosis редко встречается у диких животных. Усилия по искоренению туберкулеза крупного рогатого скота, вызванного Mycobacterium bovis , в стадах крупного рогатого скота и оленей Новой Зеландии оказались относительно успешными. Усилия в Великобритании были менее успешными.
По состоянию на 2015 год туберкулез широко распространен среди содержащихся в неволе слонов в США. Считается, что животные изначально заразились от людей, и этот процесс называется обратным зоонозом . Поскольку болезнь может распространяться по воздуху и заражать как людей, так и других животных, она представляет собой проблему общественного здравоохранения, затрагивающую цирки и зоопарки .
использованная литература
внешние ссылки
- Туберкулез у Керли
- «Туберкулез (ТБ)» . Центры по контролю и профилактике заболеваний (CDC). 24 октября 2018 г.
- «Туберкулез (ТБ)» . Лондон: Агентство по охране здоровья . Архивировано из оригинала 5 июля 2007 года.
- Глобальный отчет ВОЗ по туберкулезу за 2016 г. (инфографика)
- Страновые профили ВОЗ по туберкулезу
- «Туберкулез среди афроамериканцев» , 1 ноября 1990 г., в черной Америке ; KUT Radio , Американский архив общественного вещания ( WGBH и Библиотека Конгресса)
- Рабочая группа по новым противотуберкулезным препаратам , отслеживающая клинические испытания и кандидаты в лекарства









![Количество новых случаев туберкулеза на 100 000 населения в 2016 г.[157]](https://upload.wikimedia.org/wikipedia/commons/thumb/a/a8/Tuberculosis_incidence_%28per_100%2C000_people%29%2C_OWID.svg/298px-Tuberculosis_incidence_%28per_100%2C000_people%29%2C_OWID.svg.png)
![Смертность от туберкулеза по регионам, 1990–2017 гг.[158]](https://upload.wikimedia.org/wikipedia/commons/thumb/b/bb/Tuberculosis_deaths_by_region%2C_OWID.svg/298px-Tuberculosis_deaths_by_region%2C_OWID.svg.png)

